Fisioterapia do sono: estratégias para distúrbios respiratórios do sono
Os distúrbios do sono, particularmente os respiratórios como a apneia obstrutiva do sono (AOS), afetam profundamente a qualidade de vida e a saúde geral. A fragmentação do sono e a hipoxemia intermitente desencadeiam processos inflamatórios, aumentando o risco de hipertensão, diabetes, doenças cardiovasculares e declínio cognitivo. Além disso, a sonolência diurna excessiva prejudica o desempenho laboral e a segurança, enquanto alterações de humor podem levar a ansiedade e depressão.
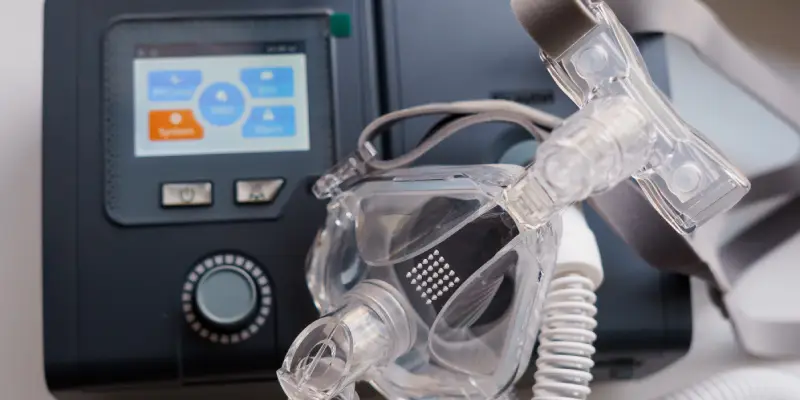
O fisioterapeuta atua no manejo dessas condições, atuando desde a avaliação funcional até a reabilitação. Em casos de AOS, a terapia com CPAP (Pressão Positiva Contínua nas Vias Aéreas) é a principal intervenção, e o fisioterapeuta auxilia na adaptação ao equipamento, corrigindo vazamentos e ajustando a pressão conforme a necessidade do paciente. Técnicas de higiene do sono, como orientações sobre posicionamento e horários regulares, também são essenciais.
Outra abordagem promissora é a terapia com exercícios para fortalecimento da musculatura orofaríngea, que reduz o risco de colapso das vias aéreas. A fisioterapia respiratória, incluindo técnicas de desobstrução brônquica e treinamento muscular inspiratório, complementa o tratamento, especialmente em pacientes com comorbidades pulmonares.
Principais distúrbios respiratórios do sono
Os distúrbios do sono, como a apneia obstrutiva do sono (AOS), a síndrome da hipoventilação obstrutiva e o ronco primário, são condições prevalentes que afetam a qualidade do sono e a saúde geral. Cada uma apresenta mecanismos fisiopatológicos distintos, impactando as vias aéreas superiores e a oxigenação.
A AOS caracteriza-se por colapsos repetitivos da via aérea superior durante o sono, levando a interrupções na respiração (apneias) ou reduções significativas do fluxo aéreo (hipopneias). Os principais mecanismos incluem a redução do tônus muscular faríngeo durante o sono, favorecendo o fechamento das vias aéreas, alterações anatômicas em função do aumento do tecido adiposo na região da faringe ou alterações craniofaciais e a resistência aumentada das vias aéreas, agravada por inflamação local e edema. A Síndrome da Hipoventilação Obstrutiva está associada a condições como obesidade. Essa síndrome envolve ventilação inadequada devido a obstruções parciais das vias aéreas, resultando em hipercapnia (aumento de CO₂) e hipoxemia (redução de O₂).
Os mecanismos incluem o desequilíbrio entre demanda ventilatória e capacidade muscular respiratória e alterações na sensibilidade dos quimiorreceptores reduzindo a resposta ventilatória a alterações gasométricas. O Ronco Primário é causado pela vibração dos tecidos da via aérea superior devido à turbulência do fluxo aéreo. Seus mecanismos incluem a redução do calibre das vias aéreas (por flacidez muscular ou alterações anatômicas) e aumento da resistência inspiratória, comum em pacientes com desvio de septo ou hipertrofia de cornetos.
Avaliação fisioterapêutica do paciente com distúrbios do sono
Os distúrbios do sono exigem avaliação clínica e complementar para diagnóstico e tratamento adequados. Fisioterapeutas e outros profissionais da saúde utilizam testes, escalas e exames para auxiliar na identificação e monitoramento dessas condições. A Escala de Sonolência de Epworth (ESE) avalia a propensão ao sono em situações cotidianas, sendo útil para detectar sonolência excessiva.
O Índice de Qualidade do Sono de Pittsburgh (PSQI) analisa a qualidade e os padrões do sono ao longo de um mês enquanto a Escala de Gravidade da Insônia (IGI) mensura a intensidade da insônia e seu impacto na vida diária.
Testes clínicos poderão ser empregados também, como o Teste de Latência Múltipla do Sono (TLMS) que avalia a velocidade com que o paciente adormece em sonecas programadas, auxiliando no diagnóstico de narcolepsia e o Teste de Manutenção de Vigília (TMV) verifica a capacidade de permanecer acordado, importante para avaliar distúrbios de sonolência diurna. Já para exames complementares, a polissonografia é o exame padrão-ouro para distúrbios do sono principalmente para investigar suspeitas de AOS, quantificar sua gravidade e orientar o tratamento, especialmente em casos de comorbidades cardiovasculares e neurológicas.
Além disso, o exame contribui para a avaliação de hipoventilação noturna, movimentos periódicos dos membros e distúrbios do comportamento do sono REM, sendo o único método capaz de diferenciar quadros comportamentais complexos durante o sono. Indicadores clássicos extraídos da polissonografia incluem o índice de apneia-hipopneia (IAH), saturação mínima de oxigênio, tempo total de sono e eficiência do sono. Recentemente, métricas avançadas têm sido validadas, como fragmentação do sono, micro despertares e parâmetros derivados de aprendizado de máquina, ampliando o potencial prognóstico e a personalização do tratamento dos distúrbios do sono
Terapias fisioterapêuticas para distúrbios respiratórios do sono
Os distúrbios do sono, como a AOS, estão frequentemente associados à fraqueza dos músculos orofaríngeos e a padrões respiratórios disfuncionais. A fisioterapia respiratória desempenha um papel importante na reeducação funcional da respiração e no fortalecimento muscular, com técnicas que podem reduzir sintomas como ronco e hipopneias. Exercícios como a fonação sustentada de vogais (ex.: vocalizar "A" ou "E" por 10 segundos) e a elevação de língua contra o palato ajudam a tonificar a musculatura da faringe, reduzindo o colapso das vias aéreas durante o sono.
O treinamento muscular inspiratório TMI utiliza dispositivos de resistência inspiratória (como o PowerBreathe®) para fortalecer os músculos respiratórios. Estudos demonstram que o treino com cargas progressivas (30-50% da PImáx) melhora a capacidade ventilatória e reduz o índice de apneia-hipopneia (IAH). A respiração diafragmática lenta (6-8 ciclos/min) e a expiração com lábios cerrados promovem maior eficiência ventilatória e redução da hiperventilação noturna. A integração dessas técnicas com exercícios posturais também otimiza a mecânica respiratória.
Recente revisão sistemática procurou investigar os efeitos do exercício físico convencional na AOS. 9 ensaios clínicos randomizados foram incluídos totalizando 444 pacientes. Comparado com o grupo controle, o exercício fez uma melhora no índice de apneia-hipopneia, saturação mínima de oxigênio pico de consumo de oxigênio, índice de qualidade do sono de Pittsburgh e valores da Escala de Sonolência de Epworth.
Na análise de subgrupos, o exercício aeróbico combinado com o exercício de resistência teve um efeito melhor na redução do IAH do que o exercício aeróbico sozinho. O exercício também melhora a aptidão cardiopulmonar, a qualidade do sono e a sonolência diurna excessiva.
Uso de dispositivos e estratégias complementares
Os dispositivos ventilatórios, como o CPAP (Pressão Positiva Contínua nas Vias Aéreas) e o BIPAP (Pressão Positiva Bilevel nas Vias Aéreas), são estratégias utilizadas na reabilitação respiratória, especialmente para pacientes com distúrbios como AOS, doença pulmonar obstrutiva crônica (DPOC) e insuficiência respiratória aguda ou crônica.
O CPAP é indicado principalmente para AOS, mantendo as vias aéreas abertas durante o sono, enquanto o BIPAP é preferível em casos de insuficiência ventilatória, oferecendo pressões diferenciadas na inspiração e expiração, como em pacientes com síndrome de hipoventilação ou DPOC avançada. A adaptação aos dispositivos requer abordagem multidisciplinar, incluindo educação sobre o uso correto, ajuste de máscaras e suporte psicológico. A terapia cognitivo-comportamental pode auxiliar na adesão, enquanto a ventilação gradual (iniciando com pressões mais baixas) reduz o desconforto.
Para uma noite tranquila, existem orientações como a posição supina com elevação da cabeceira para reduzindo assim o refluxo e obstrução das vias aéreas além da adequação dos horários para dormir, ambiente escuro e silencioso e sem o consumo de estimulantes nas horas que precedem o sono.
Conclusão
A fisioterapia desempenha suas ações na melhoria da qualidade do sono e da respiração, especialmente em pacientes com distúrbios do sono, doenças crônicas, no controle da dor, diminuição da ansiedade e promoção de hábitos saudáveis, impactando positivamente o bem-estar físico e mental.
