Reabilitação esportiva e fisioterapia: guia prático para o manejo de lesões
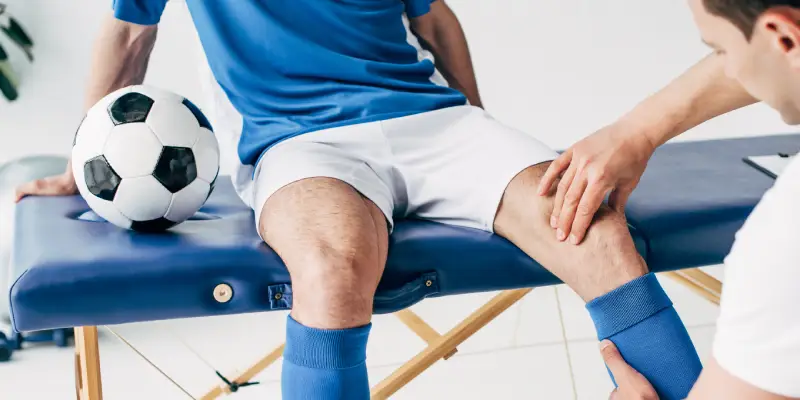
A reabilitação esportiva desempenha um papel na manutenção da integridade física dos atletas e na prevenção de lesões. Ao atuar de forma preventiva, o fisioterapeuta identifica desequilíbrios musculares, padrões de movimento inadequados e deficiências biomecânicas que podem predispor o atleta a lesões. Por meio de avaliações, é possível elaborar programas personalizados que visam corrigir déficits de força muscular, melhorar mobilidade, fortalecer musculatura específica e otimizar a flexibilidade, reduzindo significativamente o risco de lesões. Além disso, contribui diretamente na prevenção de recorrências. Após a fase aguda da lesão, o fisioterapeuta utiliza técnicas como terapia manual, eletroterapia, crioterapia e exercícios terapêuticos para aliviar dor e inflamação, promover cicatrização e restaurar a função. O controle da carga de treinamento, a reeducação neuromuscular e o fortalecimento muscular equilibrado também são essenciais para restaurar a biomecânica ideal, protegendo o atleta de recidivas. No processo de retorno ao esporte, o fisioterapeuta adota uma abordagem gradual e criteriosa, baseada em parâmetros de força, mobilidade, ausência de dor e confiança funcional. Em lesões de ligamento cruzado anterior (LCA), por exemplo, recomenda-se um retorno em um período aproximado de nove meses, para reduzir significativamente o risco de nova ruptura. Essa orientação fundamenta a decisão clínica e promove um retorno seguro e eficaz. Adicionalmente, o fisioterapeuta oferece suporte de educação em saúde: orienta sobre técnicas de aquecimento, resfriamento, controle de carga, prevenção de lesões e retomada de treinos — promovendo autonomia e adesão ao tratamento.
Avaliação inicial e diagnóstico funcional
A condução da anamnese em atletas deve ser minuciosa e sistemática, visando compreender fatores de risco, lesões prévias, características pessoais e contextuais que influenciam sua condição física. Inicialmente, é essencial registrar dados pessoais e esportivos, como idade, modalidade, posição/função, nível de competição, carga habitual de treinos e histórico familiar relacionado a doenças ortopédicas ou cardiovasculares. Em seguida, aborda-se a queixa principal, investigando início, mecanismo (contato, sobrecarga, progressivo), intensidade da dor, limitação funcional e evolução ao longo do tempo. Complementa-se com o histórico médico completo: lesões anteriores (local, tipo, gravidade, tratamento, tempo de afastamento, recidivas), cirurgias, comorbidades, uso de medicamentos, suplementação, além de hábitos de sono, nutrição e fatores psicossociais importantes para aderência ao tratamento. Para registrar o histórico de lesões, recomenda-se usar tanto entrevista direta quanto instrumentos estruturados, registrando tipo da lesão (aguda, por
overuse
), se houve intercorrência médica ou afastamento esportivo, e classificar o evento conforme sistemas validados, que facilita padronização e monitoramento. Também é útil documentar o impacto da lesão em termos de tempo de afastamento ou necessidade de atendimento médico. Evidências mostram que entrevistas presenciais capturam até quatro vezes mais eventos lesivos do que questionários eletrônicos, o que destaca o valor da anamnese verbal como ferramenta de coleta mais completa e sensível. Além disso, ao registrar as lesões de forma clara, com detalhes e padrão, favorece-se a detecção de padrões de recidiva, mecanossensibilidade ou limitações funcionais que demandam intervenção precoce.
Estratégias de intervenção fisioterapêutica
A reabilitação de lesões esportivas exige uma abordagem multifatorial, combinando terapia manual e recursos eletrotermofototerapêuticos para acelerar a recuperação, reduzir a dor e restaurar a função muscular e articular. Esses recursos incluem tecnologias como eletroterapia, termoterapia, fototerapia (laser e LED) e ultrassom, que atuam em diferentes fases do processo de reparo tecidual. A eletroterapia é amplamente utilizada no tratamento de lesões musculares, tendinopatias e disfunções articulares. Os principais métodos incluem: TENS (Estimulação Elétrica Nervosa Transcutânea): Alivia a dor aguda e crônica por meio da modulação da atividade nervosa. Estudos mostram sua eficácia em lesões como entorses de tornozelo e lombalgia em atletas (Johnson et al., 2017); Correntes interferenciais: Promovem analgesia e reduzem edema em lesões como distensões musculares; Estimulação Muscular Elétrica: Auxilia na recuperação da força muscular após imobilização ou cirurgia.
A termoterapia é essencial nas fases aguda e subaguda das lesões: Crioterapia (gelo): Reduz edema, dor e espasmo muscular nas primeiras 48-72 horas pós-lesão. Indicada para contusões, entorses e inflamações articulares; Calor superficial (parafina, infravermelho): Melhora a elasticidade tecidual e a circulação sanguínea, facilitando alongamentos e mobilizações em fases avançadas da reabilitação.
A fototerapia de baixa intensidade (LLLT – Low-Level Laser Therapy) e LED terapia são recursos não invasivos que aceleram a cicatrização: Laser terapêutico: Estimula a síntese de ATP, reduzindo inflamação e promovendo regeneração em tendinites (ex.: tendão de Aquiles) e lesões musculares (Leal Junior et al., 2015); LED (diodos emissores de luz): Atua na modulação da dor e na cicatrização de feridas, sendo útil em pós-operatórios.
O ultrassom pulsátil ou contínuo é eficaz em: Lesões tendíneas (tendinopatia patelar): Aumenta a vascularização e a síntese de colágeno; contraturas musculares: Promove relaxamento por microvibrações.
A terapia por ondas de choque poderá ser usada para o tratamento de lesões crônicas e é indicada para fascite plantar e tendinopatias crônicas (ombro, cotovelo) e calcificações articulares pois fragmentam depósitos de cálcio e estimulam a regeneração.
A combinação desses recursos com técnicas manuais (ex.: liberação miofascial, mobilizações articulares) potencializa os resultados, especialmente na fase aguda (eletroterapia + crioterapia para controle da dor), fase de reparo (Laser + exercícios excêntricos para tendinopatias) e na fase funcional (Ultrassom + treino proprioceptivo para retorno seguro ao esporte).
Planejamento do retorno ao esporte
O retorno ao esporte (RTS -
Return to Sport
) após uma lesão representa um dos maiores desafios na medicina esportiva. Tradicionalmente, a decisão de liberar um atleta para a prática esportiva baseava-se principalmente no tempo decorrido desde a lesão e na ausência de dor. No entanto, essa abordagem simplista mostrou-se insuficiente, com estudos indicando taxas de recidiva que variam de 15% a 30% em lesões como ruptura do LCA (Ligamento Cruzado Anterior) e distensões musculares recorrentes. Atualmente, recomenda-se uma abordagem multifatorial que inclua critérios objetivos baseados em evidências científicas, abrangendo aspectos físicos, funcionais, biomecânicos e psicológicos. Vamos descrever alguns pontos de atenção e os principais critérios para um retorno seguro ao esporte e estratégias eficazes para prevenção de recidivas, fundamentados na literatura científica atual.
Muito importante, principalmente se o praticante passou por algum procedimento cirúrgico, a ausência de dor e inflamação. O atleta deve estar assintomático não apenas em repouso, mas também durante atividades funcionais e após esforço. A movimentação (amplitude de movimento) deve ser comparada com o membro contralateral para garantir simetria. Por exemplo, após reconstrução do LCA, um déficit de flexão >5° ou extensão >2° é considerado fator de risco para recidiva. Testes isocinéticos (a 60°/s e 180°/s) devem mostrar assimetria <10-15% entre membros. Razão isquiotibiais/quadríceps (H/Q ratio) >60% em velocidades altas (180-300°/s).
Para testes funcionais específicos como o Single Leg Hop Test a diferença deverá ser <10% entre membros indicando boa recuperação funcional, além de outros testes como o Triple Hop Test e Crossover Hop Test para avaliar a potência e controle neuromuscular. O Landing Error Scoring System (LESS) usado para identificar padrões de aterrissagem inadequados, associados a maior risco de lesão no LCA, a análise cinemática 3D para detectar assimetrias no movimento durante gestos esportivos (ex.: corte, pivô), o T-Test e Illinois Agility Test para avaliar a capacidade de mudança de direção e o Yo-Yo Intermittent Recovery para avaliar resistência específica para esportes intermitentes (futebol, basquete). Da mesma forma, testes incrementais para avaliar o consumo máximo de oxigênio para garantir que o atleta suporte a demanda fisiológica do esporte. O medo de nova lesão (cinesiofobia) é um dos maiores obstáculos para o retorno ao esporte.
Escalas validadas devem ser utilizadas como o ACL-Return to Sport after Injury (ACL-RSI) que avalia confiança, medo e percepção de risco. Pontuação <56 indica alto risco de evitar o retorno e o Tampa Scale of Kinesiophobia (TSK-11) que identifica atletas com aversão ao movimento por medo de lesão. Programas de Prevenção Baseados em Evidências como o FIFA 11+ reduz lesões em futebolistas em ~30%, com ênfase em fortalecimento de core, equilíbrio e técnica de aterrissagem e o PEP Program (Prevent Injury and Enhance Performance) diminui em até 50% o risco de lesão do LCA em atletas femininas. Exercícios excêntricos como o Nordic Hamstring reduz recidivas de lesões nos isquiotibiais em ~50% em atletas de elite além de exercícios de controle de valgo dinâmico que melhoram alinhamento do joelho durante movimentos de corte. O uso de wearables (ex.: sensores inerciais) para monitorar carga de treino e padrões de movimento e biofeedback em tempo real durante gestos esportivos podem contribuir no monitoramento dos praticantes reduzindo a chance de eventos adversos no retorno a prática esportiva. O retorno ao esporte seguro exige critérios objetivos que vão além da cura tecidual, incluindo avaliações funcionais, biomecânicas e psicológicas. Programas de prevenção de recidivas devem ser individualizados e baseados em evidências, com monitoramento contínuo mesmo após o retorno às atividades.
Atuação multidisciplinar
A reabilitação esportiva, principalmente de alto rendimento, transcende a atuação isolada de qualquer profissional de saúde. Trata-se de um processo complexo e dinâmico, cuja eficácia está intrinsecamente ligada a uma abordagem multiprofissional integrada e baseada em evidências. O objetivo final não é apenas a resolução da lesão, mas o retorno seguro e otimizado do atleta ao seu nível funcional prévio, minimizando o risco de recidivas. A integração sinérgica entre fisioterapeutas, médicos, preparadores físicos e nutricionistas constitui o alicerce deste processo. O médico, ortopedista ou do esporte, atua no diagnóstico preciso, prescrição de intervenções farmacológicas ou cirúrgicas e na definição de parâmetros de carga tissular seguros. Esta informação é crucial para o fisioterapeuta, que desenvolverá um protocolo de tratamento focando no controle da dor, recuperação da amplitude de movimento, força e propriocepção. Paralelamente, o preparador físico atua em estreita colaboração com o fisioterapeuta. Enquanto a fisioterapia trata as deficiências específicas da lesão, a preparação física garante a manutenção da condição cardiorrespiratória e da força em segmentos não afetados, além de ser responsável pela transição crítica da reabilitação para o treinamento esportivo específico. O nutricionista, por sua vez, fornece suporte fundamental, ajustando a ingestão calórica e de nutrientes para favorecer os processos anabólicos de reparo tecidual, modular a inflamação e garantir um estado hídrico ideal. Neste contexto, a comunicação efetiva é o elemento catalisador que otimiza os resultados. Reuniões regulares de alinhamento, o uso de prontuários compartilhados e a definição clara de metas comuns são imprescindíveis. A comunicação bidirecional assegura que o preparador físico compreenda as limitações impostas pela lesão, que o fisioterapeuta esteja ciente da periodização do treino e que o médico tenha feedback contínuo sobre a tolerância do atleta às cargas. Esta troca fluida de informações permite ajustes ágeis no plano de cuidado, personalizando-o de forma dinâmica e assegurando que todas as intervenções estejam alinhadas com a fase de recuperação do atleta.
Conclusão
A Fisioterapia Esportiva constitui uma especialidade de grande importância no tratamento e retorno seguro e otimizado do atleta à sua prática competitiva. Seu diferencial reside na aplicação de um processo de reabilitação estruturado e baseado em evidências, fundamental para resultados superiores. Este rigor minimiza significativamente os riscos de recidivas e complicações, garantindo que o atleta retorne não apenas apto, mas em condições físicas aprimoradas.
Neste contexto, a atualização contínua dos profissionais é fundamental uma vez que a dinâmica das ciências do esporte exige familiaridade com os mais recentes protocolos para oferecer intervenções de excelência, maximizando o potencial de recuperação e a longevidade da carreira atlética.
