Cinco dicas sobre o cuidado após cirurgia bariátrica
A obesidade é uma doença crônica complexa e altamente prevalente. Um a cada cinco adultos brasileiros tem obesidade (índice de massa corporal [IMC] > 30 kg/m2) e a frequência da condição triplicou nas últimas décadas. Este cenário preocupa devido a morbidade e mortalidade relacionadas à condição, tais como diabetes, doença cardiovascular, neoplasias e condições osteomusculares.
Apesar das diferentes opções de tratamento dietético e avanços na terapia farmacológica, um grande número de pacientes não tem resultado satisfatório com o tratamento de medidas de estilo de vida e medicamentos. Isso se torna especialmente relevante quando consideramos que: (a) a prevalência de obesidade grau 3 (índice de massa corporal > 40 kg/m2) apresenta tendência crescente, podendo atingir a proporção de 1 a cada 4 adultos nos Estados Unidos da América até o ano de 2030; e (b) mesmo as melhores opções farmacológicas promovem perda de 10-15% e este percentual é insuficiente para uma fração significativa dos pacientes.
Assim, o tratamento cirúrgico ganha relevância. A cirurgia bariátrica foi desenvolvida na metade do século XX e evoluiu como estratégia adicional ao tratamento clínico para perda ponderal. Atualmente, o procedimento é considerado a estratégia mais eficaz para perda ponderal na obesidade.
O sucesso da perda ponderal com a cirurgia bariátrica é determinado pelo procedimento realizado, mas também pelo engajamento do paciente, cuidados pós-operatórios para perda ponderal (atividade física, dieta, terapia farmacológica) e prevenção e tratamento de complicações (reposição de nutrientes, vigilância clínica).
A seguir vamos revisar as cinco principais dúvidas sobre o cuidado de pacientes após cirurgia bariátrica.
Qual a evolução esperada do peso ao longo dos meses?
O principal impacto da cirurgia bariátrica no peso dos pacientes ocorre nos primeiros 2 anos após o procedimento e depende da técnica utilizada. Costuma-se medir esse efeito pelo percentual de peso corporal total perdido e percentual de peso em excesso perdido. Esta última medida é baseada no conceito incerto de um "peso ideal" e, por isso, tem sido menos empregada nos últimos anos.
Os métodos de
bypass
gástrico com y de Roux e de gastrectomia vertical em
sleeve
(manga, em inglês) são as estratégias mais eficazes e cursam com perda ponderal entre 4 - 7 kg por mês nos primeiros 6 meses, seguida por desaceleração para 2 - 3 kg por mês nos seis meses seguintes e estabilização próximo ao primeiro ano após a cirurgia.
A perda excesso de peso é de 50-70% em 2 anos, sendo maior com o
bypass
gástrico (o que representa até 30% de perda de peso corporal total). A derivação biliopancreática, ou
duodenal switch
, tem perdas de até 80% do peso em excesso, porém é um procedimento mais complexo do ponto de vista cirúrgico e é mais sujeito a complicações (desnutrição grave de micronutrientes, principalmente); vem em desuso.
A técnica de banda gástrica ajustável cursa com perda ponderal mais lenta - cerca de 500 g a cada semana, porém a redução de peso se mantém constante até quase 24 meses, quando há estabilização. A longo prazo, é esperada perda de 15% do peso corporal total como resultado do procedimento.
Independente do procedimento, pode haver algum reganho de peso após o período de estabilização - cerca de 5 a 10% do menor peso corporal atingido. As principais causas são:
- adesão inadequada a dieta e a medidas de estilo de vida (causa mais comum);
- fatores psicológicos;
- falha na cirurgia ou resposta variável ao procedimento (mais comum em técnicas restritivas exclusivas).
Para evitar que o novo ganho ponderal exceda o esperado, o tratamento e acompanhamento clínico e nutricional é fundamental. Além disso, a seleção adequada dos pacientes para o procedimento e o alinhamento de expectativas no período pré-operatório são medidas importantes.
Existe alguma recomendação alimentar específica?
É comum que a ingesta alimentar seja bastante reduzida no primeiro ano após o procedimento como resultado da adaptação gastrointestinal e da motivação para perda ponderal.
Uma das principais lições é que a cirurgia muda o indivíduo, não o ambiente ao redor, e a educação sobre dieta saudável é ainda mais relevante após o procedimento. O seguimento com nutricionista é fundamental, em particular para a adaptação imediata após a cirurgia, a fim de evitar complicações clínicas e o estresse relacionado a elas.
Quanto aos macronutrientes, deve-se estar atento a desnutrição proteica, que pode ocorrer em até 15% dos pacientes. Estratégias como o consumo de proteínas (cerca de 60-120 g/dia) e a suplementação de nutrientes específicos devem ser indicadas.
Além disso, as principais adaptações alimentares recomendadas em longo prazo dizem respeito mais a hábitos do que a conteúdo da alimentação. Ou seja, o paciente deve aprender a ajustar o volume e a frequência das refeições, aprender a escolher alimentos saudáveis e menos processados e aprender a produzir seus alimentos. Cuidados com surgimento de aversões e intolerâncias alimentares também são importantes.
A inapetência e a saciedade precoce são as marcas do
bypass
gástrico com Y de Roux, e as recomendações gerais são muito semelhantes para os pacientes submetidos a gastrectomia vertical.
Como o reservatório gástrico foi praticamente extinto, é comum ocorrer vômitos durante essa adaptação - o medo de comer é uma das principais consequências deste processo. Para prevenção, deve-se orientar o consumo de refeições pequenas e frequentes, bem como alguns lanches ao longo do dia. Se os sintomas de intolerância persistirem, as causas devem ser investigadas.
Além da pequena quantidade de alimentos, a atenção à qualidade é fundamental. Deve-se evitar itens ricos em açúcares refinados ou gorduras para evitar a síndrome de
dumping
, especialmente entre aqueles submetidos ao
bypass
gástrico com Y de Roux.
Os pacientes utilizando banda gástrica ajustável há limitação a consistência do alimento. Conforme progride o ajuste da banda, é estimulado mastigar muito bem para triturar o que é consumido, porém ainda assim alguns pacientes apresentam intolerâncias a sólidos.
Quais exames de rotina que devem ser solicitados?
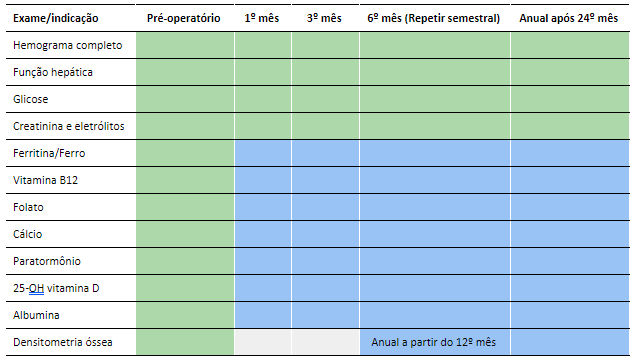
É comum que os pacientes com indicação de cirurgia bariátrica tenham deficiência nutricional já antes do procedimento, assim como no pós-operatório precoce ou tardio. A fim de monitorar estas complicações, são indicados exames de rotina além da revisão clínica (
Tabela 1
). Deve-se observar que alguns micronutrientes podem apresentar deficiência, mas o acesso a sua dosagem é mais restrito (zinco, tiamina); em caso de suspeita de deficiência em função de sintomas, deve-se proceder a dosagem ou o tratamento empírico.
Tabela 1.
Exames indicados para pacientes submetidos a cirurgia bariátrica. Em verde, os exames que devem ser solicitados independente da técnica cirúrgica; em azul, aqueles indicados apenas se cirurgia disabsortiva (
bypass
gástrico com Y de Roux, gastrectomia vertical ou derivação biliopancreática); em cinza, não é indicado. Adaptado de (9).
Quais reposições de micronutrientes são recomendadas?
Após a cirurgia, a carência nutricional tem múltiplas causas, como as mudanças da dieta, a presença de disabsorção e até mesmo a efeitos adversos do procedimento (vômitos frequentes). As deficiências de micronutrientes como vitaminas (lipo e hidrossolúveis), cálcio e outros minerais são comuns, e a reposição preventiva deve ser realizada.
Pacientes submetidos a
bypass
gástrico com y de Roux têm maior risco de deficiência de ferro, zinco e selênio - minerais absorvidos primariamente no duodeno e no jejuno proximal. A carência de vitamina B12 também é comum devido à extensão da gastrectomia que reduz fator intrínseco.
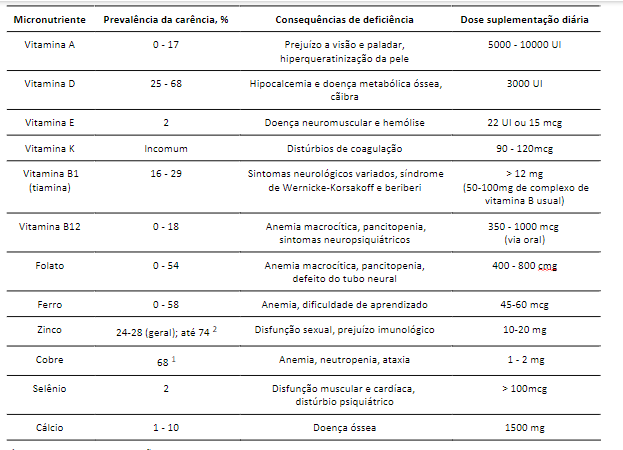
As principais suplementações indicadas estão na
Tabela 2,
e ela deve começar dentro de 5 meses do procedimento cirúrgico. Cada apresentação comercial de multivitamínicos tem concentrações diferentes de micronutrientes mas, como regra geral, 1 a 2 comprimidos destes compostos são suficientes.
A exceção é a reposição de vitamina B12, cálcio e vitamina D e ferro, que costumam necessitar de quantidades maiores que as disponíveis nos multivitamínicos e, portanto, necessitam reposição específica:
- Vitamina B12:apesar das limitações de absorção, pode-se optar por reposição oral (350 - 1000 mcg/dia). Em caso de falha ou surgimento de sintomas de neuropatia, optar por reposição parenteral.
- Cálcio e vitamina D: 1200-1500 mg ao dia, preferência por citrato de cálcio; por volta de 3000 UI de vitamina D ao dia.
- Ferro:60 mg de ferro elemento ao dia.
Estas recomendações dizem respeito a pacientes submetidos a cirurgia bariátrica exceto derivação biliodigestiva, que tem indicação de dose mais elevada dos nutrientes. Situações especiais como gestação e lactação devem ser individualizadas e o aporte aumentado. Além disso, destaca-se que as doses abaixo são preventivas, mas não suficientes para tratamento de deficiência quando esta já está instalada.
Tabela 2.
Principais suplementações indicadas em pacientes submetidos a cirurgia bariátrica. Adaptado de (9).
Quais as complicações tardias mais comuns?
Além das carências nutricionais, uma série de outras complicações pode afetar pacientes após a cirurgia bariátrica. Como sempre, a evolução dependerá do tipo de técnica empregada e do estilo de vida do paciente. Como regra geral, a gastrectomia vertical tem menor número de complicações. e esse é um dos motivos de sua maior adoção recente.
Principais complicações tardias da cirurgia bariátrica:
- Síndrome de dumping
- Refluxo gastroesofágico
- Úlcera gástrica ou intestinal
- Estenose anastomose
- Dor abdominal
- Colelitíase
- Nefrolitíase
- Depressão
Quanto às complicações mais relacionadas ao procedimento cirúrgico, destaca-se:
- síndrome dedumping:é complicação específica dos procedimentos combypassgástrico e perda do piloro. Causada pelo rápido esvaziamento do conteúdo gástrico hiperosmolar no intestino delgado. Esse fenômeno promove suador, mal-estar, diarréia e hipotensão e é mais intenso com alimentações ricas em carboidratos simples. A principal intervenção é redução do volume e aumento da frequência das refeições, bem como redução do conteúdo de carboidratos.
- Estenose de anastomose:os sintomas tendem a iniciar semanas após o procedimento com quadro de náuseas, vômitos, disfagia, refluxo. Os sintomas iniciam quando a luz da anastomose reduz para < 1 cm e a principal abordagem terapêutica é a dilatação endoscópica. Complicação específica de procedimentos combypassgástrico.
- Úlceras marginais:ocorrem pelo dano do suco gástrico ácido no jejuno em pacientes submetidos abypassgástrico com y de Roux. As manifestações incluem dor abdominal, náuseas e sangramento gastrointestinal. O diagnóstico e endoscópico e o primeiro passo de tratamento é uso de inibidor de bomba de prótons em altas doses, controle de infecção porH.pylori(se presente) e evitar desencadeantes, como uso de antinflamatórios e tabagismo.
- Fístula gastro-gástrica:é uma fístula que se desnvolve entre o remanecente gástrico excluído e o estômago de volume reduzido residual. As manifestações são reganho de peso significativo e sintomas de refluxo. O tratamento é exclusão do remanescente gástrico por endoscopia ou, preferencialmente, cirugia. Complicação específica dobypassgástrico com y de Roux.
- Estenose gástrica: ocorre na gastrectomia vertical, mais comumente na junção esôfago-gástrica. Os sintomas são de obstrução alta, com náuseas, vômitos e intolerância a líquidos. Assim como na estenose de anastomose, a abordagem é dilatação endoscópica.
- Refluxo gastroesofágico:é uma complicação da gastrectomia vertical. Deve-se fazer diagnóstico diferencial com estenoses ou hérnia hiatal. Na falência ao tratamento medicamentoso e ausência de alterações anatômicas, pode ser necessária reversão da cirurgia parabypassgástrico com y em Roux para controle dos sintomas.
Gostou desse conteúdo e quer seguir se atualizando? NoPROCLIM (Programa de Atualização em Clínica Médica), você recebe uma seleção de conteúdos indicados pela SBCM que não podem ficar de fora da sua rotina.Conheça mais!
