Como utilizar opioide em cuidados paliativos?
Cerca de 20 milhões de pessoas ao redor do mundo tem necessidade de cuidados paliativos no fim de suas vidas. Estima-se que um número ainda maior de pacientes requer tratamentos para melhora da qualidade de vida, principalmente ao longo do curso de doenças não-infecciosas como câncer, doença cerebrovascular, síndromes demenciais e doenças pulmonares.
Entre os sintomas mais comuns estão dor e dispneia, que são as principais indicações de uso de opioides em cuidados paliativos.
A evidência para uso de morfina e derivados é maior no tratamento de dor oncológica, mas isso não quer dizer que pacientes com outras condições não devam receber esses medicamentos.
Apesar dos benefícios inequívocos dos opioides no alívio de dor e de dispneia em doenças como câncer e insuficiência cardíaca, ainda existem barreiras ao seu uso adequado. Em países de baixa ou média renda, por exemplo, o acesso é limitado: 50% da população global (3,6 bilhões de pessoas que residem em países pobres) recebe menos de 1% do total de morfina distribuída no mundo. Além da disparidade econômica, outra dificuldade com o uso de opioides é o risco de adição, que se tornou um problema de saúde pública grave — especialmente nos Estados Unidos onde é responsável por 1 a cada 5 mortes em adultos jovens.
Por certo que a prescrição de opioides é acompanhada de riscos e benefícios, e a indicação apropriada assim como a educação sobre o uso são pontos-chave para melhores desfechos. Vamos revisar como fazer uma boa prescrição de opioides em cuidados paliativos?
Quando indicar opioides no tratamento da dor em cuidados paliativos?
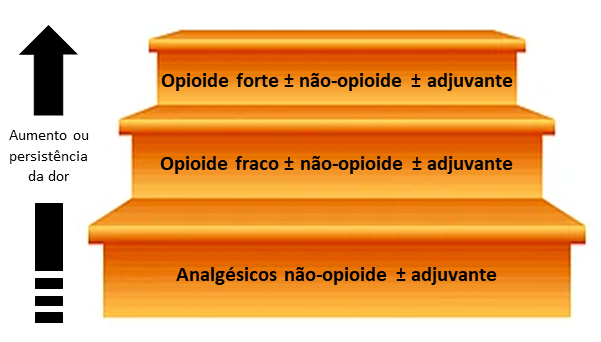
O principal sintoma que leva a prescrição de opioides é a dor; além da dor física, é importante reconhecer também o conceito da "dor total", que inclui aspectos sociais, psíquicos e espirituais relacionados ao adoecimento e que necessitam de abordagem multiprofissional. A prescrição de opioides nesse cenário deve seguir as diretrizes recomendadas pela Organização Mundial da Saúde (OMS) para tratamento da dor (Figura 1).
Figura 1. Diretrizes recomendadas pela Organização Mundial da Saúde (OMS) para tratamento da dor. Adaptado de (2).

O controle da dor deve ser reavaliado com frequência, e a escada proposta pela OMS pode ser utilizada como guia da terapia (Figura 2). Em dores classificadas como leve (intensidade 1 a 3 em escala 0 a 10), é recomendado o uso de analgésicos simples como dipirona e paracetamol. Os opioides são a primeira linha de tratamento para dores moderadas a intensas (intensidade > 4); sendo os opioides fracos usados inicialmente em dores moderadas (até intensidade 7) e os opioides fortes para dores resistentes ou mais intensas.
Deve-se sempre considerar o uso de analgésicos simples associado, por potencializarem o efeito analgésico. Embora muitos pacientes consigam referir com detalhes a anamnese da dor, em situações de difícil anamnese (síndromes demenciais, uso de sedação em terapia intensiva) deve-se considerar o uso de escalas específicas, como a Pain Assessment in Advanced Dementia (PAINAD) e a Behavioural Pain Scale, que consideram aspectos como expressão facial e linguagem corporal (2).
Figura 2. Escala analgésica proposta pela Organização Mundial da Saúde. Adaptada de (6).
Além da dor, em que outros cenários os opioides são úteis?
Opioides são bons medicamentos para controle sintomático da dispneia e supressão da tosse em cuidados paliativos. A dose necessária, de modo geral, é menor do que a dose analgésica, e sua ação ocorre diretamente no sistema nervoso central.
Qual opioide escolher?
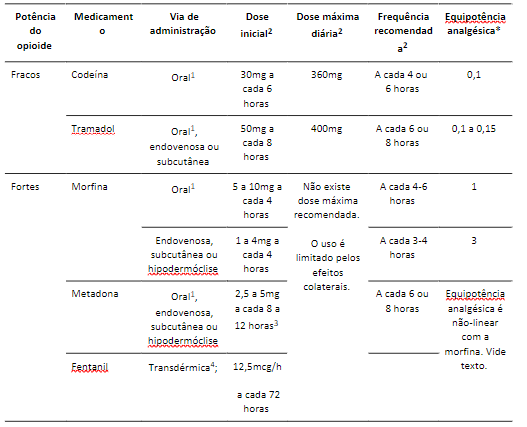
A Tabela 1 apresenta os principais opioides disponíveis para uso no Brasil, assim como suas principais características. Em suma, a droga de escolha é aquela que for acessível, disponível pela via de administração desejada, eficaz e que apresenta melhor perfil de segurança e de efeitos adversos individuais. Atualmente, os opioides disponíveis pelo Sistema Único de Saúde e incluídos na Relação Nacional de Medicamentos Essenciais são a codeína, a morfina e a metadona.
A morfina é um dos opioides mais frequentemente prescritos e é o principal opióide forte para doses de resgate, graças ao seu início de ação rápido e à sua meia-vida curta. Embora a morfina tenha papel no tratamento da dor e de outros sintomas em pacientes terminais, os opioides não devem ser usados em monoterapia se há o objetivo adicional de sedação; nesse cenário, deve-se combinar opióides com medicamentos como benzodiazepínicos ou barbitúricos.
A codeína é recomendada como opióide inicial, entretanto alguns aspectos do seu uso em pacientes em tratamento paliativo devem ser considerados. Ela é menos eficiente no controle da dor por se ligar em apenas uma subfração dos receptores de opióides — vem daí a designação "fraco". Além disso, a codeína precisa sofrer metabolização hepática para exercer seu efeito e uma parcela da população não tem a enzima que converte a codeína ao metabólito ativo. Seu uso em paciente com dor neoplásica é limitado ao início do tratamento em pacientes "virgens de opióides". Ou seja, deve-se estar bastante atento à falhas do tratamento com codeína e trocar de opióide se necessário.
Por fim, a metadona é o principal opióide utilizado em pacientes após aumentos progressivos de doses. Ele tem meia-vida longa, maior potência (com aumento de potência exponencial em relação à morfina) e menor risco de adição. Assim como todos opióides, deve-se dar atenção à constipação (vide a seguir).
Tabela 1. Características dos principais opioides disponíveis no Brasil. Adaptado de (2,3,9,10).

Como prescrever opióides?
Uma vez escolhido o opioide — forte ou fraco — e a via, deve-se iniciar com doses baixas, apresentadas na
Tabela 1
- Doses iniciais. No contexto de cuidados paliativos, deve-se prescrever o medicamento não apenas como resgate, mas sim de forma fixa, para minimizar o risco de recorrência dos sintomas sendo tratados, conforme já discutido.
Por vezes, é possível redução de doses ou mesmo suspensão em situações de controle do quadro de base ou com uso de medicamentos adjuvantes, como analgésicos simples ou medicamentos para dor neuropática. Entretanto, tolerância é um evento comum, e doses progressivas costumam ser necessárias. Esse aumento de dose deve ser individualizado conforme o controle sintomático, uma vez que existe grande variabilidade pessoal e relacionada à doença de base. É frequente ser necessário trocar o opioide fraco por forte no curso do tratamento.
A orientação de dose de resgate leva em conta a dose diária em uso: cada resgate deve ser de 10-20% a dose total diária de opioide. Ele pode ser administrado até de hora em hora, conforme a necessidade. Se o paciente estiver usando um opióide de longa meia vida (p.ex metadona), pode ser necessário realizar a conversão. A conversão de metadona para morfina é um desafio adicional, pois não é linear; por exemplo, grosseiramente 10 mg de metadona oral equivalem a 50 mg de morfina oral enquanto 50 mg de metadona oral equivale a 800 mg de morfina oral — recomendamos revisar tabelas de conversão, algumas ajustadas para sexo e idade.
A rotação de opioides, que significa a troca por do analgésico opioide em uso por outro, considerando sempre a equipotência analgésica, assim como a mudança da via de administração, são recursos para manejo de efeitos adversos da terapia. Por exemplo, a troca de via oral por subcutânea pode melhorar sintomas como náusea. Usualmente a rotação de opioides é feita escalando a potência, ou seja, troca-se um opioide fraco por forte, ou ainda morfina por metadona ou morfina endovenosa (que tem maior potência).
Quais os principais efeitos adversos e como tratá-los?
A vigilância de efeitos colaterais da terapia analgésica com opioides deve ser frequente (1 a 4 semanas, a nível ambulatorial, ou menos tempo em pacientes internados), pois pode causar desconfortos muitas vezes mais intensos que o sintoma que levou à sua prescrição. A principal intervenção comum a todos os efeitos adversos é avaliar se a dose do opioide é apropriada para o indivíduo naquele contexto e realizar ajustes, se necessário. Em fim de vida, o escalonamento inadequado de opioides pode causar, por exemplo, sedação e agitação paradoxal como efeitos indesejados. Os principais sintomas decorrentes do uso de opioides e sugestões de manejo estão descritos na
Tabela 2
.
Tabela 2. Principais efeitos adversos de opioides e sugestões de conduta. Adaptado de (2,3,8)

Deve-se também realizar vigilância de sinais de intoxicação por opioide, como mioclonias, miose bilateral, sedação e depressão ventilatória (<10 incursões por minuto). Se houver essa suspeita, deve-se avaliar a gravidade. Se houver comprometimento ventilatório e do sensório graves, deve-se usar naloxona, bem como oferecer oxigênio e hidratação; casos leves suspensão ou redução de dose é suficiente.
Resumo
- O uso de opióides é muito útil para manejo de sintomas como dor, dispneia e tosse em pacientes recebendo cuidados paliativos. A escada de analgesia da OMS pode auxiliar na decisão de uso.
- Existem múltiplas preparações de opioides. A escolha deve levar em conta a disponibilidade do medicamento para o paciente, a via de administração, a potência analgésica desejada e a fase de doença e do tratamento em que o paciente se encontra.
- Deve-se iniciar o uso de opioides em doses baixas (a menor dose necessária), mas a reavaliação da dor e a demanda de aumento de dose são frequentes, assim como a troca de opioides para apresentações progressivamente mais potentes.
- Os principais efeitos adversos são sedação, constipação e náuseas. É boa prática médica estar atento a eles e contorná-los.
Gostou desse conteúdo e quer seguir se atualizando? NoPROAMI (Programa de Atualização em Medicina Intensiva), você recebe uma seleção de conteúdos indicados pela SBCM que não podem ficar de fora da sua rotina.Conheça mais!
