Dor abdominal na pediatria: diagnóstico diferencial
Pontos principais do artigo
A dor abdominal é uma das queixas mais comuns na pediatria e também uma das mais difíceis, dado que os diagnósticos podem ser muito diferentes, com gravidade muito variada.
Para um bom diagnóstico diferencial, uma avaliação com anamnese bem feita, considerando fatores psicológicos e sociais potencialmente envolvidos, um exame físico acurado e exames complementares adequadamente solicitados são parte fundamental. Mas também, ter em mente os possíveis diagnósticos diferenciais.
Neste artigo, vamos discutir a dor abdominal aguda, que normalmente motiva procura do pronto atendimento. Vou discorrer sobre algumas causas suficientemente comuns para serem discutidas aqui e/ou suficientemente graves.
Existem, como vamos apontar ao longo do texto, outras causas, que não devem ser nossas primeiras hipóteses, mas que devem fazer parte do pensamento clínico em cada caso.
A dor abdominal
O abdome apresenta receptores de dor no mesentério, na parede do intestino e nas superfícies serosas. A dor é mal localizada, exceto quando há acometimento da serosa. A apendicite, na sua evolução clássica, demonstra bem isso: início de dor generalizada e/ou periumbilical, que vai se localizando em fossa ilíaca direita.
Além disso, crianças pequenas podem não sabem localizar dor adequadamente.
Dor Abdominal Aguda
A dor aguda é uma dor com início há horas ou dias e não recorrente. É um quadro normalmente associado a condições autolimitadas e sem risco, mas que pode ser o sinal de um quadro grave. Estudos apontam que menos de 5% dos quadros têm indicação de cirurgia e até 20% não terão diagnóstico definido.
A divisão por faixa etária facilita o diagnóstico diferencial, como a tabela abaixo apresenta. A divisão de maior ou menor seriedade tem relação com necessidade ou não de condutas urgentes.
Abaixo, vamos discutir alguns dos diagnósticos mais frequentes; não vou discutir detalhadamente o exame físico de cada diagnóstico, mas coloca-los de forma a abrir o pensamento do diagnóstico diferencial, sendo importante conhecer suas particularidades para uma boa avaliação.
Apendicite
É a emergência cirúrgica mais comum na infância. A evolução pode ser lenta, com dias de dor leve, até quadros de progressão rápida, com 12 horas entre dor e perfuração (evolução muito menos comum).
Tem a história de uma dor abdominal difusa que vai se localizando em fossa ilíaca direita (FID), com sinais de peritonismo (descompressão brusca positiva, dor em FID quando percussão em outros pontos). Pode apresentar vômitos e diarreia ou
constipação
.
O exame mais indicado para o diagnóstico é a ultrassonografia (USG), eficaz no diagnóstico em 50% dos casos – com a vantagem de ser mais barato, menos invasivo e sem exposição à radiação.
Quando a suspeita existe e a USG não foi capaz de confirmar ou afastar o diagnóstico, a tomografia computadorizada (TC) com contraste está indicada.
Hemograma e proteína C reativa (PCR) podem contribuir com a suspeita ou afastamento da hipótese; leucocitose com desvio à esquerda e PCR elevados, em conjunto, tem especificidade de 94%.
O tratamento é a apendicectomia, mas até a cirurgia, deve-se manter antibiótico endovenoso de amplo espectro.
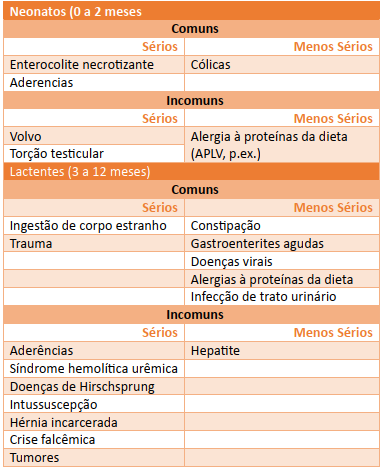
Tabela 1 - Causas de dor abdominal aguda de 0 a 12 meses
Erros de rotação e volvo
Apesar de menos comum, volvo de intestino delgado pode ser um caso muito grave, com tempo de algumas horas entre os primeiros sinais de obstrução e necrose de alças intestinais, e se acometer um território vascular extenso, como o da artéria mesentérica superior, pode ser uma ressecção extensa de alças.
Metade dos casos de volvo de intestino delgado ocorrem em pacientes com erro de rotação intestinal, e os outros casos estão associados à aderências, divertículo de Meckel ou idiopáticos.
Nos erros de rotação o ceco fica livre e pode dobrar e desdobrar sobre ele mesmo, causando sintomas de obstrução e dor intermitentes e autolimitados. A maioria desses pacientes terá sintomas e diagnóstico com menos de um ano de idade – já o volvo pode aparecer em qualquer idade.
Os sintomas do volvo são inespecíficos; vômito bilioso e não bilioso é o mais consistente; distensão abdominal pode existir, dor não está sempre presente no início. Alterações laboratoriais são inespecíficas (leucocitose, PCR elevado e hiponatremia). Na suspeição, radiografias contrastadas de TGI, seriadas, são o exame de escolha.
A USG também tem boa acurácia e sinais específicos para o diagnóstico, mas as radiografias seriadas ainda são mais consistentes. O tratamento é cirúrgico e urgente, mas até a cirurgia, jejum, antibiótico de amplo espectro, reposição volêmica, descompressão gástrica com sonda nasogástrica são algumas medidas importantes.
Intussuscepção
Ocorre quando há a invaginação de uma porção do intestino – e o mesentério – em outra porção do intestino. É a emergência abdominal cirúrgica mais comum entre 3 e 36 meses (geralmente uma invaginação ileocecal).
A tríade clássica envolve dor intensa intermitente, massa em forma de salsicha e fezes em geléia de framboesa. Porém, com o diagnóstico mais precoce, normalmente não vemos a tríade, e a queixa mais comum é a história de dor de muito forte intensidade com intervalos com pouca ou nenhuma dor e um paciente prostrado e, por vezes, com regular estado geral.
Em crianças de outras idades, é importante considerar outras doenças associadas, como divertículo de Meckel, pólipos, linfoma e duplicações, entre outros. Não é incomum haverem episódios de recorrência.
O diagnóstico é feito principalmente com a USG, com o “sinal do alvo”. TC e Ressonância Magnética (RM) são ótimos exames mas raramente necessários.
O tratamento é a redução da invaginação, com uma variedade de técnicas não cirúrgicas, envolvendo enema e visualização (p.ex, enema com solução salina aquecida e USG). A taxa de sucesso com métodos não cirúrgicos é de aproximadamente 80%, considerando até 3 tentativas em pacientes que permanecem estáveis, com taxa de perfuração menor do que 1%.
Se há suspeita de sofrimento ou necrose de alça, pode ser necessária cirurgia para correção.
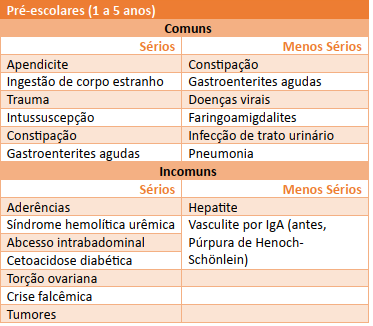
Tabela 2 - Causas de dor abdominal aguda de 1 a 5 anos
Leia mais:Cetoacidose diabética na pediatria
Constipação
Das causas identificadas, é a mais frequente causa de dor abdominal aguda na pediatria. Não é uma emergência cirúrgica na grande maioria dos casos, mas por vezes a dor é de muito forte intensidade e sugere um quadro grave.
Normalmente, é um quadro crônico, com uma agudização atual. Um momento onde a evacuação foi dolorosa leva a um comportamento retentivo – a criança evita evacuar porque dói – e isso leva a um ciclo vicioso de retenção, fezes maiores, mais dor, mais retenção.
O exame físico costuma não ter sinais de peritonismo e ter fezes palpáveis em fossa ilíaca esquerda ou região suprapúbica. A USG não costuma ajudar nesses casos pela interposição gasosa, mas pode sinalizar que não há acometimento hepático, biliar, e sem sinais inflamatórios em região de apêndice, por exemplo.
A radiografia de abdome em no mínimo duas posições não é necessária, mas pode ser útil para confirmar visualmente o diagnóstico para os familiares, já que muitas das vezes há uma contradição em tamanha dor ser causada “apenas” por constipação, ainda mais quando crônica.
O tratamento passa por desimpactção, com laxativos orais em altas doses, especialmente o polietilenoglicol – PEG – ou via retal, com enema de glicerina, por exemplo, mantendo terapia oral associada.
Colecistite, Colelitíase e Coledocolitíase
É raro na pediatria, mas vem sendo visto um aumento na frequência, que pode estar associado ao aumento de obesidade, especialmente nos estudos dos Estados Unidos.
A apresentação é mais variada e inespecífica do que em adultos, podendo ser apenas dor inespecífica, constante.
Na suspeita de um quadro associado à vesícula biliar, deve-se incluir hemograma, PCR, exames de função hepática (não apenas enzimas), amilase e lipase, além de um exame de imagem.
Novamente, USG abdominal é o exame de escolha, eficaz para mais de 90% dos casos. Demais exames como colangiopancreatografia retrógrada endoscópica (CPRE), RM e outros, tem utilidade em casos específicos, mas não são os de primeira escolha no pronto atendimento.
O tratamento de litíase biliar varia de acordo com a idade, quadro clinico e patologias de base.
Já a colecistite aguda, que se apresenta com quadro de dor mais intensa, vômitos associados, com febre e icterícia em até 30% dos casos e sinal de Murphy positivo, tem tratamento com hospitalização, jejum, soro de manutenção, analgesia e, na maioria dos quadro, antibióticos, com colecistectomia laparoscópica indicada quando criança estabilizada.
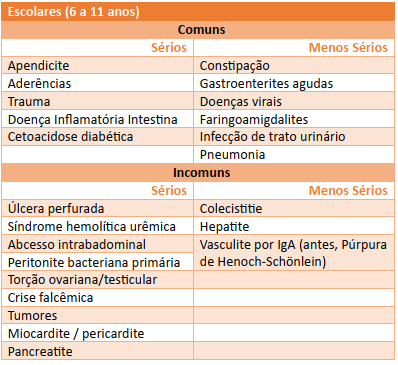
Tabela 3 - Causas de dor abdominal aguda de 6 a 11 anos
Pancreatite
Assim como as colicistites, a incidência de pancreatite parece estar em aumento. A etiologia é variada, incluindo doenças sistêmicas, biliares, medicações, trauma e infecção, sendo que um terço não tem etiologia conhecida. Diferentemente dos adultos, menos de 10% das pancreatites evoluirá com um quadro crônico na pediatria.
O diagnóstico, além da história clínica sugestiva (dor abdominal, por vezes em faixa com irradiação para o dorso, e vômitos), inclui amilase ou lipase 3 vezes maiores que o limite superior da normalidade e exame de imagem compatível com pancreatite.
Na pediatria, a dor abdominal difusa não é um achado incomum, enquanto os pré-escolares e lactentes podem não ter dor, mas febre e distensão abdominal. Alguns sinais clássicos em adulto, como dor nas costas e equimose em flancos são raros.
A USG é o primeiro exame indicado, mas a TC consegue precisar melhor o quadro e suas complicações, como hemorragia, necrose e pseudocisto, por isso é comumente realizada ao longo do tratamento. Outros exames como colangiopacreato RM, USG endoscópica, CPRE pode ter seu uso ao longo do tratamento.
O tratamento consiste em:
- controle da dor e vômitos: é comum o uso de morfina, além de dipirona e paracetamol, assim como ondansetron.
- hidratação adequada: nas primeiras 24 horas deve ser agressivo, com total de 2 a 3 vezes a oferta hírdrica normal para o paciente, se o mesmo tolerar.
- nutrição: não é mais indicado o jejum absoluto; pancreatites leve podem receber dieta hipogordurosa. Em casos mais graves, pode-se utilizar uma sonda nasogástrica ou nasoenteral nos primeiros dias para a nutrição.
Antibióticos não são indicados de rotina, apenas se suspeita de infecção concomitante, como em perfurações.
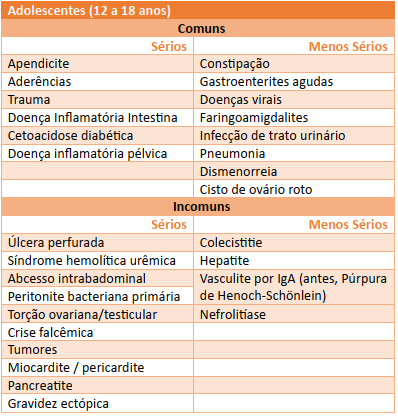
Tabela 4 - Causas de dor abdominal aguda de 12 a 18 anos
Gostou desse conteúdo e quer seguir se atualizando? NoPROPED (Programa de Atualização em Terapêutica Pediátrica), você recebe uma seleção de conteúdos indicados pela SBP que não podem ficar de fora da sua rotina.Conheça mais!
