H. Pylori: quais as opções de tratamento?
Pontos principais do artigo
A infecção crônica por
Helicobacter pylori
(H. pylori) é uma das mais comuns do mundo. Estimativas sugerem que a prevalência está reduzindo ao longo das décadas, mas ela ainda está presente em aproximadamente 30-50% das pessoas, com alta variabilidade dependendo da região e do nível sócio-econômico. Da mesma forma, na população brasileira os principais fatores de risco são condições de habitação e saneamento inadequadas e baixo nível socioeconômico. A infância é o momento da vida com maior risco de infecção.
As principais rotas de infecção são oral-oral e fecal-oral. Sua presença crônica no trato digestivo está associada com uma série de doenças, incluindo gastrite crônica, doença ulcerosa péptica e câncer gástrico (tanto linfoma MALT, quanto adenocarcinoma). Os desafios relacionados ao seu tratamento passam tanto pela dificuldade diagnóstica (disponibilidade de testes), pelo acesso a medicamentos, complexidade do esquema de tratamento e do controle de cura. O surgimento de resistência a antimicrobiana também é parte deste cenário.
Nesta postagem revisaremos as indicações de tratamento da H. pylori, os esquemas terapêuticos recomendados e a conduta em caso de falhas.
Indicações de tratamento
Se, por um lado,
a literatura internacional recomenda tratamento para todos indivíduos com comprovação de infecção por H. pylori
, de outro, não há recomendação de rastreamento populacional para a infecção. Ou seja,
os critérios para investigação da infecção se sobrepõem aos de tratamento
– uma vez que se for diagnosticada a infecção deverá ser tratada. Assim, está bem estabelecida a recomendação de se buscar H. pylori em pacientes com diagnóstico ou história pessoal de úlcera péptica e câncer gástrico e dispepsia inexplicada. Outros subgrupos estão menos claros e optamos aqui pelas recomendações da diretriz brasileira.
O Brasil é considerado um país com incidência intermediária de câncer gástrico. A erradicação de H. pylori reduz a chance de desenvolver adenocarcinoma gástrico. Portanto, a investigação e tratamento é recomendada em pessoas com lesões pré-neoplásicas identificadas em endoscopia, lesões neoplásicas e história familiar de câncer gástrico. Da mesma forma, diagnóstico de linfoma MALT deve desencadear o diagnóstico e tratamento.
Pessoas com dispepsia, quando tratadas para infecção de H. pylori, apresentam taxas mais elevadas de controle dos sintomas (cerca de 10% mais do que com placebo). Além disso, os benefícios adicionais de prevenção de doença ulcerosa péptica, neoplasias gástricas e interrrupção da cadeia de transmissão reforça. Assim, este grupo também tem recomendação de se buscar o diagnóstico e realizar o tratamento.
Pacientes com previsão de uso prolongado de antinflamatórios e aspirina (mesmo em baixa dose) e com alto risco de ulceração e sangramento (idade ≥65 anos, tabagismo, história de doença ulcerosa péptica ou sangramento ou uso combinado de anticoagulantes ou antiplaquetários) devem realizar investigação de H. pylori. A investigação de pessoas com purpura trombocitopênica imune, anemia ferropriva inexplicada e deficiência de vitamina B12 pode ser considerada, mas a diretriz brasileira não oferece recomendações definitivas.
Opções de tratamento
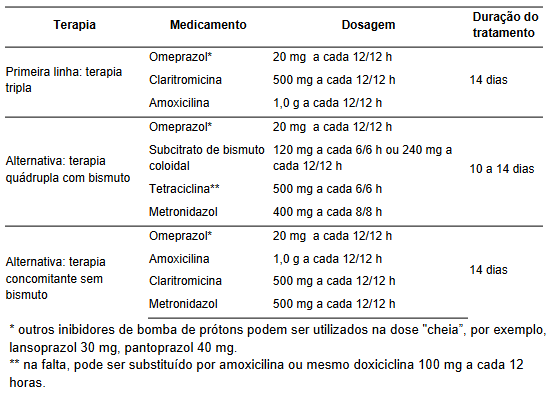
A primeira opção de tratamento no Brasil é a terapia tripla combinada, que inclui inibidor da bomba de prótons, amoxicilina e claritromicina por 14 dias (
Tabela 1
).
Apesar de isto conflitar com as diretrizes internacionais, essa decisão se baseia no fato que as taxas de resistência a claritromicina no Brasil não são consideradas elevadas (aproximadamente 15%). Esquemas com bismuto, tetraciclina e metronidazol também são possível como primeira linha, mas devem ser considerados como alternativas ao esquema padrão. As dificuldades de disponibilidade de sais de bismuto limitam o uso desta opção. De forma semelhante, neste esquema, tetraciclina pode ser trocada por amoxicilina. Por fim, vale destacar que os tratamentos deve ser realizados preferencialmente por 14 dias, já que há taxas de cura até 10% maiores – independente dos antibióticos utilizados.
Tabela 1.
Opções de primeira linha para o tratamento de
Helicobacter pylori
. Referência 3.
O uso de inibidor de bomba de prótons é parte integral de todos os esquemas. Por outro lado, o uso prolongado deles após as 2 semanas de tratamento não é recomendado como rotina em pacientes com úlceras duodenais. Prolongamento do uso de omeprazol e congêneres deve ser reservado para pacientes com úlcera gástrica ou úlceras gastroduodenais complicadas.
Existe interesse de uso de pró-bióticos de forma associada ao tratamento, para reduzir o tempo de tratamento, aumentar taxas de curas e reduzir efeitos adversos. Alguns estudos pequenos sugerem benefício, entretanto diretrizes apontam necessidade de estudos confirmatórios e não recomendam o uso.
Quanto aos efeitos adversos, deve-se estar atento às consequências diretas dos medicamentos. Por exemplo, inibidores da bomba de prótons podem causar hipomagnesemia e a levofloxacina aumenta o risco de lesões tendíneas. Além destes efeitos próprios dos medicamentos, há também alteração da flora intestinal. Esta, por sua vez, pode causar diarreia pós-antibiótico ou mesmo a potencialmente grave colite pseudomembranosa.
Diagnóstico de falha e retratamento
De uma forma geral, após 4 semanas do tratamento, deve-se investigar a cura. As alternativas para isso são o teste de antígeno fecal e teste da urease (em material obtido na endoscopia). O teste da ureia marcada expirada (primeira opção na literatura) não está disponível no Brasil de forma rotineira. Além disso, deve-se lembrar que o teste sorológico não deve ser realizado para documentação de erradicação, uma vez que ele não é capaz de diferenciar a cronologia da infecção.
Os determinantes de falha parecem ser adesão ao tratamento, tabagismo, fatores pessoais (sistema imune, carga bacteriana) e, principalmente, resistência antimicrobiana. Quanto a este último fator, metronidazol, levofloxacina e claritromicina são os antimicrobianos com maiores taxas de resistência (e em crescimento); dados brasileiros apontam taxas entre 10-25%. De outro lado, resistência a tetraciclina e amoxicilina é menos frequente (menor que 5%).
Após a terceira falha, novas tentativas de erradicação devem ser vistas como exceção, para pacientes com adesão elevada e com alto risco de não tratamento (por exemplo, linfoma MALT). Existem estudos que indicam que a terapia guiada por perfis de resistência geram melhores taxas de curas. Assim, recomenda-se que após a terceira falha seja feita investigação de resistência e que esses resultados guiem novas tentativas. Infelizmente, no contexto brasileiro a disponibilidade desta avaliação é baixa.
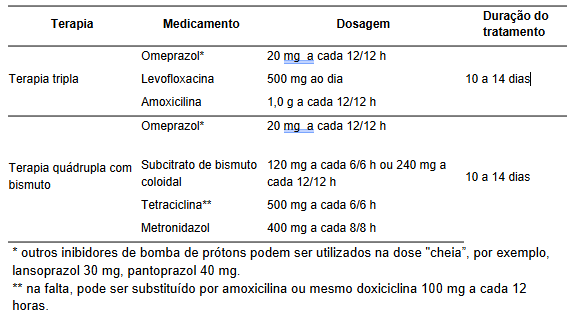
Em casos de falha dos tratamentos de primeira linha, a primeira opção costuma ser tratamento com levofloxacina (
Tabela 2
), pois este esquema atinge taxas de resposta de até 80% (após a falha). Além deste, a alternativa mais comum é terapia quádrupla com bismuto. Na falha de um dos dois, o terceiro tratamento deve utilizar o esquema de segunda linha ainda não utilizado. Por fim, esquemas alternativos menos comuns envolvem a combinação de levofloxacina (ou furazolidona – raramente disponível no Brasil), amoxicilina, bismuto e inibidor de bomba de prótons.
Tabela 2.
Principais opções para tratamento em caso de falha. Referência 3.