Rastreamento do câncer de pulmão em populações de risco: o que aplicar na prática clínica

O câncer de pulmão está entre as neoplasias mais comuns no mundo e é a principal causa de mortalidade entre os diferentes tipos de câncer. Estima-se que, globalmente, essa doença seja responsável por cerca de 1,6 milhão de mortes por ano. Além da alta mortalidade, a doença acarreta importante prejuízo funcional, contribuindo significativamente para a perda de qualidade de vida e produtividade. Diante da magnitude do problema, é fundamental investir em estratégias de prevenção e diagnóstico precoce. Detectar a doença em seus estágios iniciais aumenta consideravelmente as chances de cura.
No que diz respeito à prevenção, o principal fator de risco para essa neoplasia (e para diversas outras) é o tabagismo. O câncer de pulmão era uma condição rara antes do século XX, mas a epidemia do tabaco levou a um aumento expressivo no número de casos. Além disso, os estudos que comprovaram a associação entre o tabagismo e o câncer de pulmão estão entre os marcos mais importantes da história da epidemiologia e da definição de causalidade (critérios de Bradford Hill). O consumo de cigarros eleva o risco da doença em mais de 10 vezes.
Nas próximas seções, discutiremos as principais evidências e recomendações relacionadas ao rastreamento do câncer de pulmão. No entanto,
é essencial reforçar que a intervenção mais eficaz para a redução da mortalidade continua sendo o abandono do tabagismo
.
O racional para o rastreamento de câncer de pulmão
Nem toda doença tem indicação formal para rastreamento
; na verdade, a maioria delas não tem. Para que a realização sistemática de um exame em larga escala traga benefícios aos indivíduos e à população, é necessário que alguns critérios sejam atendidos.
No caso do câncer de pulmão, os principais argumentos que embasam a recomendação para rastreamento são:
- Alta prevalência, morbidade e mortalidade.O câncer de pulmão é uma das cinco neoplasias sólidas mais frequentes no mundo e está associado a perdas significativas de funcionalidade e qualidade de vida. Além disso, é a principal neoplasia em número absoluto de óbitos.
- O tabagismo é um fator de risco claramente definido.Estima-se que cerca de 80% dos casos da doença em homens estejam relacionados ao consumo de tabaco, ativo ou passivo. Isso permite a identificação relativamente simples de indivíduos em maior risco. A realização do rastreamento é também uma oportunidade estratégica para abordar os prejuízos do tabagismo e incentivar a cessação.
- Janela pré-clínica suficientemente longa e disponibilidade de tratamento eficaz nos estágios iniciais.Está bem estabelecido que o principal determinante de desfecho em pacientes com câncer de pulmão é o estadiamento ao diagnóstico. Em casos diagnosticados precocemente, com doença localizada, a sobrevida pode ser até 10 vezes maior em comparação com aqueles com doença avançada.
Apesar dos argumentos favoráveis ao rastreamento, é fundamental que o exame utilizado tenha boa acurácia, especialmente alta sensibilidade, custo aceitável, ampla disponibilidade e execução simples. Esse é justamente o ponto em que as estratégias já avaliadas para o rastreamento do câncer de pulmão apresentam variações importantes, como apresentaremos a seguir.
As evidências: o benefício esperado com o rastreamento
Os primeiros exames de rastreamento estudados para o câncer de pulmão foram o raio-X de tórax e a citologia de escarro. Estes métodos são interessantes pela disponibilidade e baixo custo. Entretanto, ambos foram avaliados em estudos com tempo de seguimento e delineamento adequados e não se identificou benefício para redução de morte (geral ou específica por câncer de pulmão). A radiografia de tórax (método com maior número de estudos) foi capaz de detectar apenas 20% dos casos destes estudos.
Com o avanço e a popularização e avanço dos métodos de imagem, a tomografia computadorizada (TC), em especial com protocolos de baixa dose de radiação, se tornou uma alternativa atrativa. Essa técnica oferece boa qualidade de imagem, com exposição à radiação aproximadamente quatro vezes menor que a de uma tomografia convencional, além de dispensar o uso de contraste iodado.
A TC de baixa dose foi avaliada em ensaios clínicos randomizados de grande porte, como o NLST (National Lung Screening Trial) e o NELSON trial, que demonstraram redução significativa na mortalidade por câncer de pulmão. O NLST e NELSON reportaram uma redução relativa de aproximadamente 20% na mortalidade por câncer de pulmão. O NLST também evidenciou uma redução na mortalidade por todas as causas de aproximadamente 7% em termos absolutos. Além dos ensaios individuais, uma meta-análise de 2020 envolvendo mais de 84 mil pacientes com histórico de tabagismo superior a 15 maços-ano confirmou esses achados, identificando redução de 17% no risco de morte por câncer de pulmão com o uso de TC de baixa dose. Quanto ao impacto populacional da TC de baixa radiação, seria necessário rastrear aproximadamente 320 pacientes para se diagnosticar um caso da doença, o que sugere um benefício absoluto modesto.
Um ponto crucial para a efetividade do rastreamento é a correta seleção dos pacientes. A estratégia é direcionada a indivíduos de alto risco, ou seja, pessoas entre 50 e 80 anos com exposição ao tabaco (atual ou recente). Um aspecto interessante dos estudos é que algumas análises sugerem que o benefício pode ser maior em pessoas com menor carga tabágica e mais jovens.
Os riscos: o rastreamento pode fazer mal?
Apesar da gravidade do câncer de pulmão e da chance de alterar sua história natural, a decisão de realizar rastreamento deve considerar possíveis impactos negativos, tanto individuais quanto coletivos. Como discutiremos na sessão final, os riscos a seguir são cruciais na aplicação prática da recomendação.
Todo exame de rastreamento pode gerar resultados falsos-positivos, especialmente pela alta sensibilidade necessária. Na tomografia de baixa dose, estudos mostram que esses resultados podem ser mais frequentes do que os verdadeiros positivos. Também são comuns achados incidentais, como enfisema e calcificações coronarianas. Ambos os cenários aumentam a necessidade de exames adicionais, ansiedade e piora da qualidade de vida.
A exposição à radiação, embora reduzida, ainda representa risco. Pacientes em programas de rastreamento fazem exames seriados, acumulando doses significativas. Estima-se que, a cada 100 tumores detectados, um possa ter sido causado pela própria radiação do exame. Há ainda o risco de sobrediagnóstico. O rastreamento pode identificar tumores que não seriam clinicamente relevantes, especialmente em homens mais velhos com histórico de tabagismo. Esse grupo já apresenta alto risco para outras doenças, como cardiopatias, que podem ser a real causa de morte.
Por fim, o custo é uma barreira importante. Nos Estados Unidos, estima-se que o rastreamento custe entre 120 mil e 250 mil dólares por ano de vida ajustado por qualidade. Em países com menos recursos, como o Brasil, é improvável que esse modelo seja viável em larga escala.
Aspectos práticos do rastreamento
A identificação de um indivíduo em risco, geralmente um tabagista ativo ou ex-tabagista, é o ponto de partida para discutir os danos do tabagismo. Como apresentado na
Figura 1
, a partir disso diversos passos seguem antes de se indicar o rastreamento. O primeiro deles é buscar suspensão do tabagismo:
parar de fumar é, isoladamente, mais eficaz para reduzir mortalidade por câncer de pulmão e outras doenças do que o rastreamento
.
Figura 1.
Passos para realizar o rastreamento de câncer de pulmão. Referências 2 e 6.
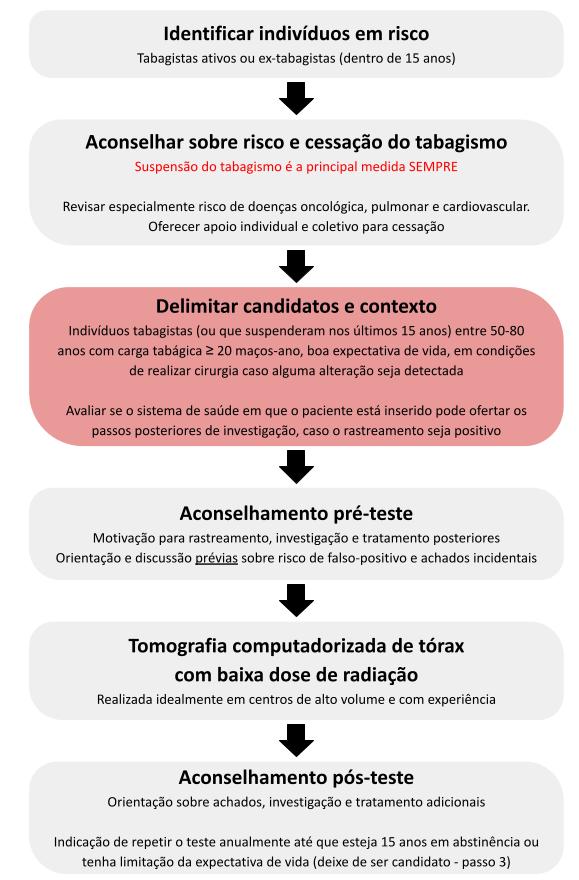
Após abordar o tabagismo, é necessário avaliar se o paciente é candidato ao rastreamento. Apresentamos aqui as
sugestões do USPFTF
: essa associação indica o
rastreamento com TC de baixa radiação para pessoas entre 50 e 80 anos, com carga tabágica de 20 maços-ano*, que ainda fumam ou pararam há menos de 15 anos
.
*O cálculo de maços-ano é dado pela multiplicação do número de maços consumidos por dia vezes o número de anos de tabagismo. Por exemplo, alguém que fumou 2 maços por dia por 12 anos tem uma carga tabágica de 24 maços-ano.
Para além deste critério de elegibilidade, alguns aspectos práticos devem ser observados:
- Estudos como o NLST e o NELSON incluíram principalmente pessoas saudáveis, o que limita a aplicação dos resultados a pacientes com comorbidades. Indivíduos com expectativa de vida reduzida ou sem condições clínicas para investigação ou tratamento, como cirurgia pulmonar, não devem ser rastreados.
- A motivação do paciente é fundamental. O rastreamento envolve exames adicionais e possível tratamento. O paciente deve estar ciente disso e disposto a seguir todo o processo.
- Quem parou de fumar há mais de 15 anos, ou atinge esse tempo durante o acompanhamento, não deve seguir em rastreamento.
- A duração ideal ainda é incerta. A maioria das diretrizes recomenda exames anuais até que o paciente complete 15 anos de abstinência ou apresente limitação funcional relevante.
- É essencial que o sistema de saúde tenha uma rede de apoio com radiologistas, patologistas, oncologistas e cirurgiões torácicos. O uso do sistema Lung-RADS, que orienta a conduta frente aos nódulos, ajuda a padronizar os achados e reduzir falsos-positivos.
Como comentário final, rastrear câncer de pulmão vai muito além de solicitar uma tomografia. Sem seleção adequada e estrutura de apoio, essa estratégia tende a ter pouco impacto clínico e alto custo para o sistema de saúde.
