Pacientes com múltiplas morbidades: como priorizar condutas

Pontos principais do artigo
Multiplas morbidades, múltiplas comorbidades ou múltiplas doenças crônicas são todos sinônimos para a mesma situação clínica: um indivíduo que tem mais de um problema de saúde de forma síncrona. Este é um fenômeno relacionado ao envelhecimento; mas não deve ser entendido como um fenômeno “normal” da população idosa. Na prática clínica é um desafio considerável, uma vez que gera incerteza para os médicos de como equilibrar os riscos e benefícios para o paciente individual. Acrescenta-se a esse cenário desafiante o problema que estudos clínicos usualmente são realizados em populações mais selecionadas, em que pessoas com múltiplas morbidades são excluídas. Ou seja, as recomendações geradas destes estudos levam a níveis elevados de carga de tratamento ou mesmo padrões inviáveis de uso do sistema de saúde.
Um dos primeiros desafios no tema é a definição do quadro. A Organização Mundial da Saúde define como a “
a coexistência de duas ou mais condições crônicas no mesmo indivíduo
.” Esta é a definição mais utilizada e tem como vantagem de uma definição simples e direta. Entretanto, não leva em conta a influência de uma doença na outra e ambas juntas na saúde global do indivíduo. Assim, alguns autores preferem considerar o quadro de múltiplas morbidades (ou
condições crônicas múltiplas
) como aquele em que duas ou mais doenças crônicas que, juntas afetam a saúde e exigem cuidados mais complexos. Vale destacar que condições de saúde mental devem ser considerada conjuntamente. Independente da definição, a presença de mais de uma doença ao mesmo tempo representa uma maior carga assistencial e um peso no tratamento – o que é mais importante do que uma definição “técnica” de múltiplas morbidades.
Para além dos desafios apresentados acima, destaca-se o magnitude do problema. Dados brasileiros reforçam a relação com a idade; enquanto indivíduos entre os 15 e os 24 anos tem uma prevalência de 7% de múltiplas morbidades, este número sobe para 57% em pessoas acima dos 80 anos. Neste subgrupo idoso destaca-se também que 65% usou serviços nos últimos 15 dias e quase 75% estiveram internados no último ano. Além disso, como pode-se ver na
Figura 1
, é mais comum pacientes terem múltiplas morbidades do que as doenças isoladamente.
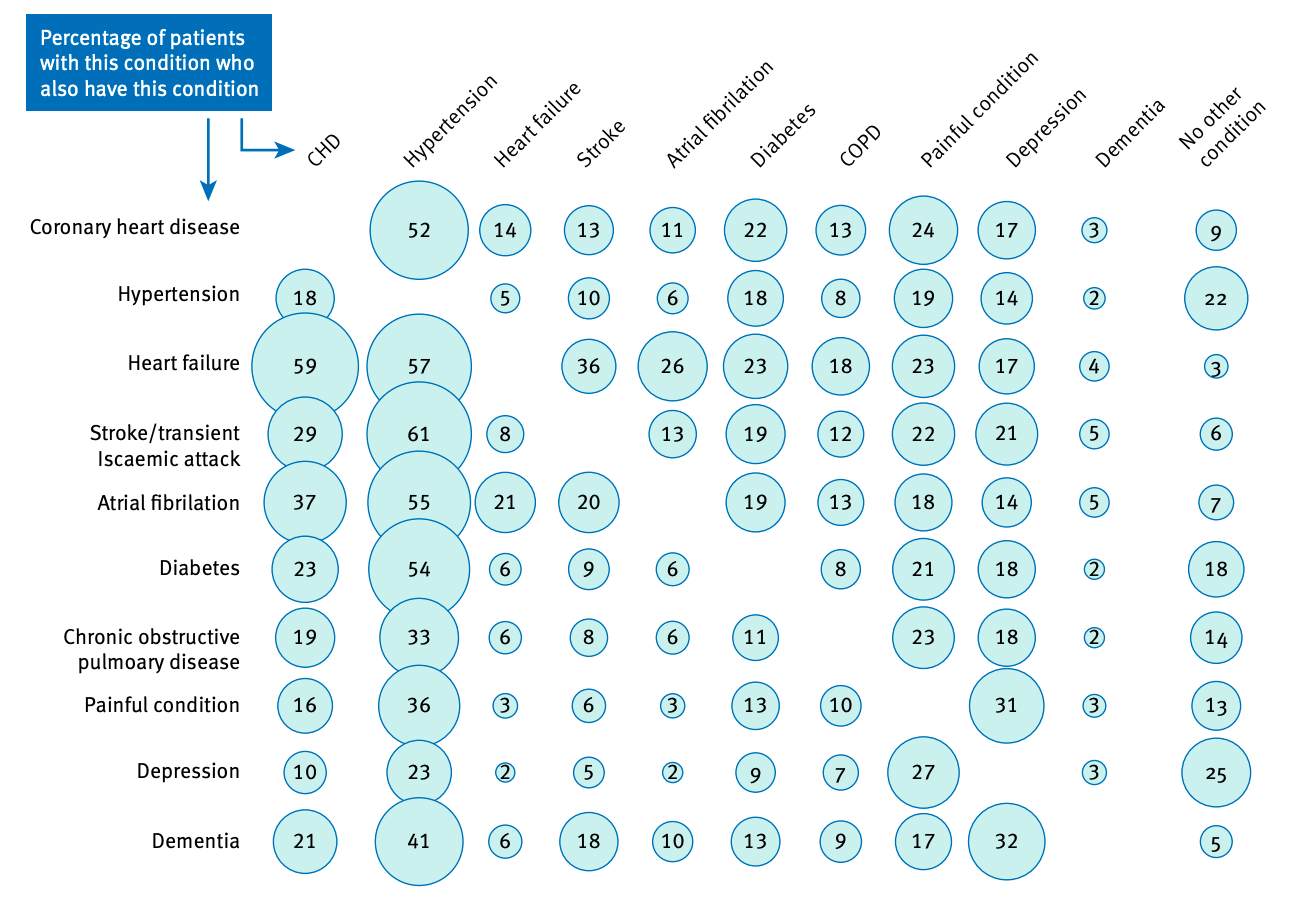
Figura 1.
Prevalência de condições comuns que ocorrem de forma associada. Extraída da referência 2.
Dada a importância das múltiplas morbidades, veremos nas sessões a seguir como manejar pacientes nesta situação, como definir prioridades de cuidado e alvos de tratamento.
Identificando o quadro e os problemas associados
O quadro de múltiplas morbidades não é (e não deve ser entendido como) uma doença por si nos moldes usuais. Para o médico, o enfoque diagnóstico deve ser identificar
quando a presença de múltiplas doenças é significativa o sufiente para demandar um cuidado específico, além da simples otimização do tratamento de cada condição isoladamente
. É importante lembrar que a atenção a sinais de fragilidade, também faz parte desta abordagem “diagnóstica”; ferramentas tão simples quanto o
Clinical Frailty Score
(de aplicação em < 1 minuto) são suficientes.
Assim, ao invés de de contar o número de doenças, deve-se reorganizar o cuidado na ótica da multimorbidade quando:
- O paciente demandar uma revisão do enfoque; em outras palavras, quando houver queixas da quantidade de doenças ou tratamentos;
- Identifica-se dificuldades para manejar tratamentos ou atividades diárias;
- Há necessidade de cuidado com múltiplos serviços de saúde;
- Há a presença concomitante de questões de saúde física e mental;
- Há quedas frequentes, visitas à emergências ou pronto-atendimentos;
- Há uso de múltiplos medicamentos de uso contínuo.
Este racional está expresso graficamente na
Figura 2
.
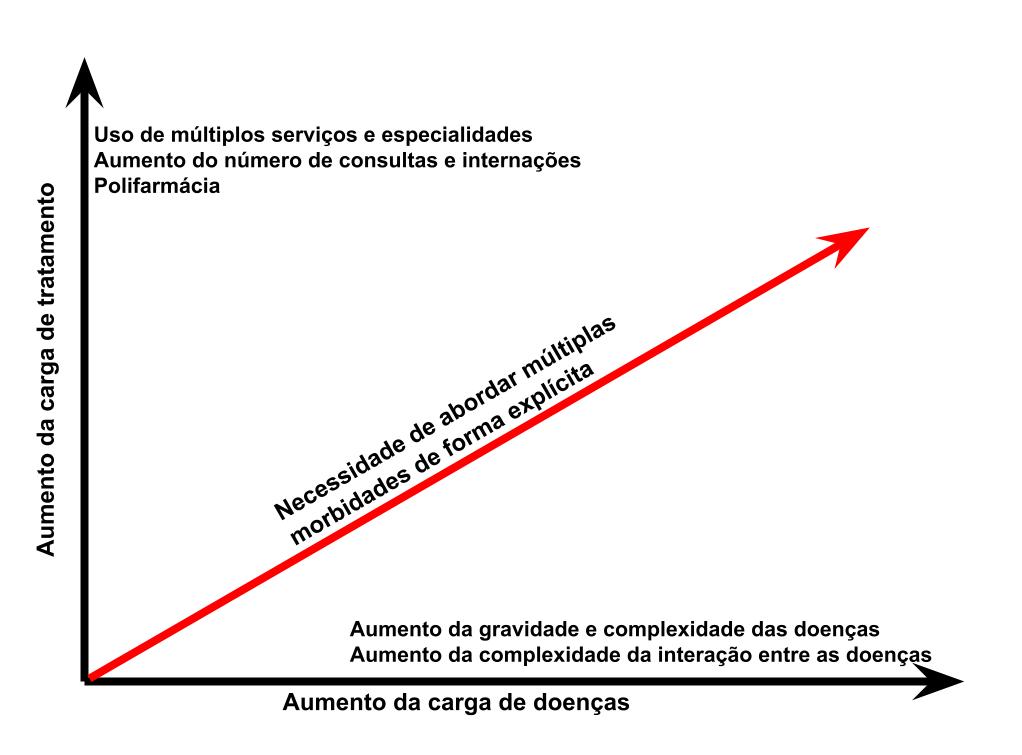
Figura 2.
Identificando pacientes cujos cuidados demandam atenção às múltiplas morbidades. Extraído e adaptado da referência 5.
Talvez os dois principais problemas enfrentados pelas pessoas com múltiplas morbidades seja a presença de várias demandas que competem entre si e que variam ao longo do tempo. Uma das manifestações deste fenômento é a polifarmácia. Na ótica do paciente, a presença de problemas concorrentes gera a necessidade de equilibrar diariamente a atenção aos seus problemas de saúde sem permitir que suas vidas sejam dominadas pelas exigências do manejo de doenças crônicas. Já na perspectiva do médico, corre-se o risco de buscar um tratamento intensivo para todas as doenças e fatores de risco, sem atentar ao paciente como um todo. O profissional deve observar que as prioridades podem mudar. Por exemplo, crise de uma doença que gera sintomas (dor por osteoartrite) pode se sobrepor uma medida preventiva (uso de antihipertensivos).
Ainda no gerenciamento de demandas concorrentes e de prioridades que mudam ao longo do tempo, os médicos devem lidar com as limitações de tempo de uma consulta. Pode-se não conseguir realizar todos os cuidados recomendados de tratamento (e prevenção) de doenças crônicas. A situação se agrava quando um tratamento benéfico para uma condição (por exemplo, anticoagulação na fibrilação atrial) pode causar danos devido a outra condição concomitante (como sangramento por diverticulose), exigindo a priorização entre objetivos de saúde conflitantes. Ou seja, pacientes e médicos devem priorizar as condições que exigem manejo mais ativo e levando em conta preferências, tolerância e necessidades do paciente.
Três passos para manejar pessoas com múltiplas morbidades
O cuidado baseia-se na definição de prioridades, avaliação da sobrecarga e adaptação dos tratamentos de acordo com as preferências e prioridades do paciente. Neste grupo de pacientes deve-se lembrar que
“Less may be best
”; ou seja, toda intervenção tem potencial de dano e este risco é aumentado em pacientes com múltiplas morbidades.
Na hora de adaptar as recomendações de diretrizes à luz da situação do paciente, a regra geral a seguir é útil:
- Seguir as diretrizes para pessoas comexpectativa de vida maior que 10 anos, com poucas condições crônicas e sem limitação funcional significativa.
- Pessoas comexpectativa de vida limitada (1 a 2 anos) e doenças avançadasé improvável que as recomendações de diretrizes estejam alinhadas com os objetivos do paciente. Assim, neste grupo o foco deve ser no alívio sintomático e na qualidade (e não a quantidade) de vida.
- Por fim, para os indivíduos em estágio intermediário, ou seja, comexpectativa de vida entre 2 e 10 anos e com número ou gravidade crescentes de doenças crônicase comprometimento funcional, deve-se utilizar ao máximo as recomendações apresentadas a seguir.
Passo número um - preferências
No manejo de pessoas com múltiplas morbidades, o primeiro passo é revisar os alvos de vida dos pacientes. Isto é fundamental por que, enquanto médicos tendem a focar em aumento de sobrevida, os alvos dos pacientes podem ser muito mais variados. As prioridades devem ser debatidos expressamente e podem incluir manter a independência, continuar trabalhando ou participando da vida social, prevenir desfechos adversos, minimizar os efeitos colaterais dos medicamentos, reduzir a sobrecarga do tratamento e prolongar a vida. Ou seja, para um paciente com hipertensão cujo alvo é reduzir a sobrecarga do tratamento e minimizar efeitos adversos, é absolutamente adequado tolerar alvos de controle pressórico mais lenientes.
Passo número dois - sobrecarga
Após definição de alvos, deve-se mapear a sobrecarga de tratamento. Essa avaliação passa por questionar como os problemas de saúde impactam a vida diária. Deve-se dar especial atenção à saúde mental, interação entre problemas de saúde e a percepção de impacto no bem-estar geral. Além disso, o tratamento deve também ser avaliado. Sobrecarga com o tratamento pode ser identificada questionando sobre a quantidade de consultas, os medicamentos em uso (e efeitos adversos), cuidados e tratamentos não farmacológicos.
Passo número três - ajustar o tratamento
A principal reflexão nesta fase é pensar quais tratamentos podem ser suspensos. Isso inclui tanto medidas farmacológicas quanto não farmacológicas. Especificamente tratamentos que visam controle de sintomas devem ser questionados sobre sua eficácia (por exemplo,
este antidepressivo está sendo eficaz?
) e efeitos adversos. Considere suspender na falta de resposta clínica ou na presença de efeitos adversos. Sempre reavalie as decisões de acordo com a resposta – é parte do processo precisarmos reintroduzir algum medicamento.
Intervenções para prevenção de eventos também devem ser alvo de revisão. Isto inclui desde estatina para prevenção primária de eventos cardiovasculares, até tratamento do diabetes
mellitus
. Lembre-se que frequentemente as decisões não são de “sim” ou “não”, mas sim de intensidade de tratamento.
Quanto a medicamentos, algumas dicas são úteis e resolvem boa parte das situações:
- Iniciar com doses baixas e aumentar gradualmente ("start low, go slow").
- Sempre considerar se o sintoma pode ser tratado sem medicação.
- Revisar frequentemente a lista de medicamentos, avaliando sua adequação aos objetivos e preferências atuais do paciente, e considerar a desprescrição quando necessário.
- Simplificar os horários de administração para reduzir a complexidade e o risco de erros, preferindo horários padronizados (manhã, meio-dia, tarde e noite).
- Consolidar tratamentos quando possível, utilizando medicamentos que atuem em mais de uma doença do paciente.
Por fim, é importante lembrar que o adequado registro e comunicação efetiva com o paciente são fundamentais para que o plano estabelecido com os passos acima seja de fato implementado. Isso inclui registrar quais tratamentos (farmacológicos ou cuidados) serão iniciados ou suspensos, quais consultas serão priorizadas, definir qual é o profissional responsável pela coordenação do cuidado e comunicação com os demais. Adicionalmente, deve-se compartilhar cópias do plano de cuidado em formato acessível com a pessoa e, com sua autorização, com os demais envolvidos no cuidado (profissionais de saúde, familiares e cuidadores).
