Como prevenir complicações no paciente diabético tipo 2?
O diabetes mellitus tipo 2 (DM2) é uma doença crônica altamente prevalente caracterizada por graus variáveis de resistência e deficiência insulínica, resultando em hiperglicemia e dano macro e microvascular. É causa líder de mortalidade, morbidade e incapacidade.
O tratamento deve focar na definição de alvos terapêuticos individualizados e na busca pelo melhor controle de doença possível, considerando os riscos e benefícios de cada modalidade de tratamento, processo a ser conduzido com empatia e respeito às demandas do paciente.
Além do manejo não-farmacológico e farmacológico direcionado ao controle glicêmico, a consulta do médico de família deve focar na atenção à presença e à prevenção de complicações, realizando ações de prevenção secundária e terciária suportadas por evidências.
Neste artigo, serão revisadas as indicações de rastreamento e prevenção de complicações e as melhores estratégias de condução do cuidado médico geral dos pacientes diabéticos.
Definição do alvo terapêutico individualizado
Ainda que a hemoglobina glicada (HbA1c) tenha valores bem definidos para o diagnóstico de DM2, o valor a ser atingido como expressão de adequação do tratamento e de bom controle de doença é variável de acordo com as características de cada paciente.
Em linhas gerais:
- Pacientesmais jovens e / ou com maior expectativa de vidaexigem um controlemais rigorosode doença, comalvos de HbA1c mais baixos, entre 6,5 e 7%
- Pacientesidosos e / ou com menor expectativa de vidanecessitam de um controlemenos rigorosoda doença, comalvos de HbA1c mais altos, entre 7 e 8%
Avaliação da presença de complicações
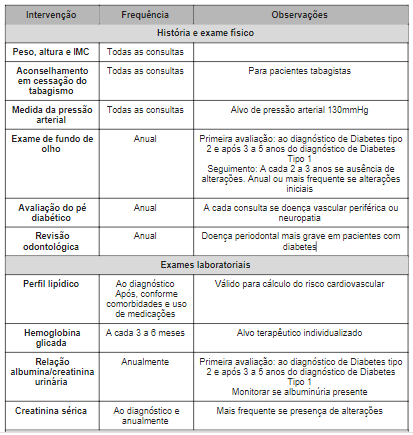
- Pacientes com doença controlada devem consultar duas vezes ao ano para avaliação médica completa (ver quadro 1)
- Pressão arterial e inspeção visual dos pés deve ser feita em todas as consultas. A avaliação mais detalhada dos pés deve ser feita uma vez ao ano, preferencialmente em consulta de enfermagem com interconsulta médica se necessário.
- A avaliação da hemoglobina glicada é realizada: a cada 3 meses para pacientes fora do alvo terapêutico, a cada 6 meses para pacientes no alvo terapêutico.
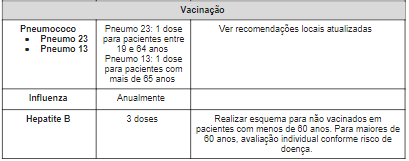
Quadro 1: Monitoramento de pacientes diabéticos: frequência de avaliações, solicitação de exames e vacinas recomendadas.
Em pacientes diabéticos, a maior carga de morbidade está relacionada às complicações. As principais complicações são:
- Complicações macrovasculares (doença cardiovascular, Acidente Vascular Cerebral (AVC), doença arterial periférica);
- Complicações microvasculares (retinopatia, nefropatia, neuropatia);
- Outras complicações (metabólicas, câncer, infecções, dermatológicas, musculoesqueléticas).
As complicações podem estar presentes no diagnóstico, principalmente se a apresentação for insidiosa com demora no estabelecimento de doença.
O desenvolvimento das complicações do diabetes pode ser lentificado pelo manejo da hiperglicemia, hipertensão e dislipidemia, bem como sua progressão, quando presentes.
Avaliação, cuidados e manejo para prevenção das principais complicações macro e microvasculares
Complicações macrovasculares
A prevenção de morbidade cardiovascular é uma prioridade absoluta no cuidado de pacientes com diabetes tipo 2
- Aterosclerose - doença cardiovascular e AVC
- Pacientes diabéticos estão em risco aumentado de morte por doença aterosclerótica cardiovascular - e expectativa de vida 6 a 8 anos inferior à população geral
- Rastreamento: Medida anual dos fatores de risco: pressão arterial, perfil lipídico (para pacientes que não estão em uso de estatina), história de tabagismo.
- Avaliação cardiovascular se alto risco de doença cardiovascular, como pacientes com dor torácica atípica, doença arterial periférica ou carotídea ou anormalidades no eletrocardiograma como ondas Q.
- Redução multifatorial do risco:
- Diagnóstico e controle da hipertensão:
- Rastreamento: Medida da pressão em todas as consultas
- Considerar tratamento para pacientes com pressão arterial sistólica superior a 140 mmHg e pressão arterial diastólica superior a 90 mmHg
- Tratamento precoce e efetivoé importante para:
- Prevenir doença cardiovascular
- Minimizar taxa de progressão para nefropatia e retinopatia diabética
- Se clinicamente viável, optar pelo uso de
- Inibidor da ECA (enzima conversora de angiotensina), como enalapril
- Bloqueador do receptor de angiotensina (BRA), como losartana
- Dislipidemia:
- Manejo não-farmacológico:
- Perda de peso se sobrepeso ou obesidade
- Uso de dieta do tipo mediterrânea ou dieta DASH (do inglês ‘Abordagem Dietética para controlar a Hipertensão) - ver Capítulo sobre Manejo não-farmacológico do Diabetes Melito tipo 2 no ambulatório;
- Redução no consumo de gordura saturada, gordura trans e colesterol
- Aumento no consumo de ômega 3, fibras e fitoesteróis
- Atividade física
- Uso de estatinas
- Prevenção primária (pacientes sem doença arterial coronariana sintomática ou evento cardiovascular) de eventos cardiovasculares e de morte:
- Estatina em baixa a moderada dose (20 a 40 mg de sinvastatina ou equivalentes) se presentes os três critérios:
- (1) Idade entre 40 e 75 anos
- (2) 1 ou mais fatores de risco cardiovascular (diabetes, dislipidemia, hipertensão ou tabagismo)
- Risco calculado de evento cardiovascular em 10 anos superior a 10%
- Discutir individualmente o benefício em pacientes com:
- Risco cardiovascular calculado entre 7,5% e 10%
- Idade entre 20 e 44 anos
- Prevenção secundária:
- Estatina em dose moderada (40 mg de sinvastatina) para todos os pacientes com evento cardio ou cerebrovascular prévios, independente do nível de colesterol.
- Cessação do tabagismo:
- Cessação do tabagismo potencialmente mais benéfica que outras estratégias de redução do risco cardiovascular
- Oferecer tratamento para cessação do tabagismo para todos os pacientes tabagistas.
- Uso de aspirina:
- Dose: 65 a 162 mg ao dia
- Apresentação de 100 mg ou apresentações com dose reduzida (81 ou 88 mg) e menores efeitos gastrointestinais
- Prevenção primária: pacientes com risco calculado de evento cardiovascular em 10 anos superior a 10%.
- Prevenção secundária (infarto do miocárdio agudo ou prévio, AVC agudo ou prévio, angina instável ou doença arterial periférica): uso de aspirina paratodos os pacientes, exceto se contraindicações (alergias, sangramento prévio).
- Uso de medicações para tratamento do diabetescomo agonistas dos receptores GLP-1 e inibidores da SGLT2 (ver artigo sobre Tratamento farmacológico do diabetes melito tipo 2 no ambulatório)
Complicações microvasculares
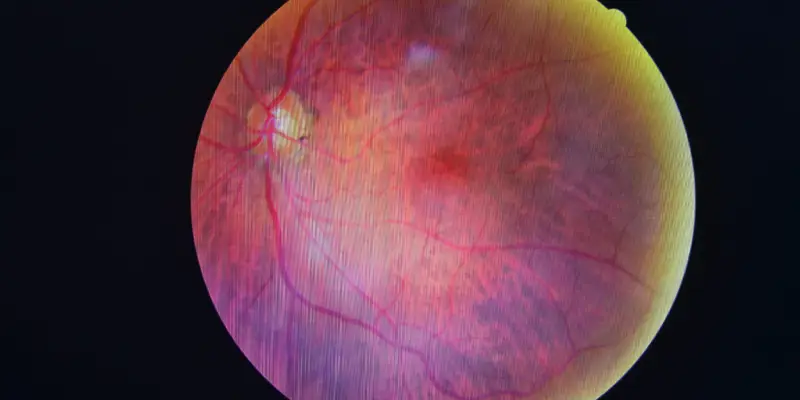
Retinopatia diabética
- Condições associadas: risco aumentado de perda de visão, por problemas de refração, catarata, glaucoma e retinopatia.
- Avaliação de fundo de olho:
- Frequência das avaliações:
- Diabetes tipo 1:
- Avaliação inicial: 5 anos após o diagnóstico para pacientes com mais de 10 anos de idade.
- Acompanhamento: Bienal se retinopatia ausente, anual (ou mais frequente) se presente.
- Diabetes tipo 2:
- Avaliação inicial: Ao diagnóstico
- Acompanhamento: Bienal se retinopatia ausente, anual (ou mais frequente) se presente.
- Gestante com diabetes prévio:
- Avaliação inicial: Anterior à concepção e durante o primeiro trimestre. Orientar sobre a possibilidade de piora da retinopatia.
- Acompanhamento: Consultas frequentes (trimestrais) durante a gestação e ao longo do primeiro ano pós-parto.
- Manejo para redução do risco: Controle glicêmico e de pressão arterial.
Neuropatia diabética
- Até 50% dos pacientes com neuropatia periférica são assintomáticos - risco de dano e lesão se não realizada avaliação detalhada.
O rastreamento sistemático para alterações neuropáticas e vasculares nas extremidades inferiores e a inspeção dos pés pode reduzir a morbidade por problemas nos pés em pacientes diabéticos.
- Tipos:
- Neuropatia difusa:
- Autonômica, com taquicardia em repouso, hipotensão postural, gastroparesia, diarreia ou constipação. disfunção erétil e disfunção sexual masculina e feminina, alteração na sudorese (anidrose e hipohidrose)
- Mononeuropatia
- Nervo craniano ou periférico: Ulnar, mediano, 3º par craniano
- Pode acometer simultaneamente mais de um nervo periférico: mononeurite múltipla
- Radiculopatia ou polirradiculopatia
- Envolvendo plexos, principalmente lombossacro e torácico
Avaliação do pé diabético
- Avaliação:
- Questionar história de ulceração, amputação, ‘pé de Charcot’, angioplastia ou cirurgia vascular prévia, tabagismo, outros danos microvasculares (retinopatia, doença renal) e presença de sintomas de neuropatia (queimação, dor, parestesia) ou de doença vascular (cansaço nas pernas)
- Inspecionar os pés a cada consulta de rotina para avaliar problemas nas unhas, uso de calçados apertados com barotrauma, intertrigo micótico e calos, que podem resultar em lesões mais graves
- Realizar avaliação detalhada anualmente, incluindo:
- Avaliação de fatores de risco preditores de úlceras ou amputação, como ulceração prévia, neuropatia, deformidade e doença vascular
- Inspeção
- Avaliação dos pulsos periféricos
- Teste de perda de sensação protetiva
- Realizar 2 testes diferentes:
- Primeiro teste: Monofilamento ou teste de toque nos dedos dos pés (ipswich touch test):
- Teste de monofilamento:
- Região plantar, falange distal do hálux e 1ª, 3ª e 5ª cabeças de metatarsos.
- Teste positivo (com perda de sensibilidade protetiva) se redução ou ausência de percepção do toque em um ou mais pontos
- Teste de toque nos dedos dos pés / Ipswich touch test:
- Região plantar, toque leve com dedo indicador em ponta de 1º, 3º e 5º dedos de ambos os pés
- Toques não devem seguir sequência lógica
- Teste positivo (com perda de sensibilidade protetiva) se redução ou ausência de percepção do toque em dois ou mais pontos
- Segundo teste: Sensibilidade vibratória / reflexo aquileu / sensibilidade dolorosa - teste da ponta romba ou ponta fina (pinprick test) - escolher um:
- Sensibilidade vibratória:
- Paciente com olhos fechados, encostar diapasão 3 vezes no lado dorsal da falange distal do hálux e pedir para paciente sinalizar quando parar de sentir vibração
- Em um dos toques, encostar diapasão sem vibrar
- Perda de sensibilidade se paciente deixar de sentir vibração enquanto diapasão ainda vibrando em um dos testes
- Reflexo aquileu:
- Paciente sentado na maca, com os pés pendentes.
- Golpe suave com martelo de reflexos no tendão aquileu bilateral
- Teste alterado se reflexo ausente ou diminuído
- Sensibilidade dolorosa - Teste da ponta romba ou ponta fina (pinprick test):
- Usar agulha de 23G
- Aplicar a ponta romba da agulha (local de inserção na seringa) e a ponta fina em local do corpo do paciente como mão ou braço para que identifique a diferença dos estímulos)
- Aplicar proximal à unha do pé na superfície dorsal do hálux, com pressão suficiente para deformar a pele.
- Aplicar nos dois hálux, intercalando a ponta romba e a ponta fina
- A incapacidade de perceber o toque e diferenciar as superfícies em qualquer momento do teste é considerado resultado alterado.
- Pacientes com teste de sensibilidade alterado ou com calosidades e outras deformidades devem ser acompanhados por profissional com experiência em pé diabético / equipe de enfermagem especializada em curativos.
Nefropatia diabética
- Complicação do diabetes em 20 a 40% dos pacientes, pode progredir para doença renal crônica
- Fatores de risco: Tabagismo, tempo de diabetes, controle glicêmico parcial, hipertensão, proteinúria, dislipidemia e idade avançada
- Rastreamento:
- Medida da relação albumina/creatinina em amostra urinária
- Frequência: anual ou mais frequente, quando alterado.
- Início do rastreamento:
- Se Diabetes tipo 1: 5 anos após o diagnóstico
- Se Diabetes tipo 2: ao diagnóstico
- Repetir exames alterados 2 a 3 vezes em período de 3 a 6 meses pela taxa de falso-positivos - febre, atividade física, insuficiência cardíaca e mau controle glicêmico podem causar elevações transitórias.
- Avaliação resultados:
- Relação albumina-creatinina amostra urina entre 30 e 300 mg/g: albuminúria moderada (previamente denominada microalbuminúria)
- Relação albumina-creatinina amostra urina acima de 300 mg/g: albuminúria severa (previamente denominada macroalbuminúria)
- Diagnóstico de nefropatia diabética se:
- Macroalbuminúria
- Retinopatia diabética associada a microalbuminúria
- Investigar doença cardiovascular associada em pacientes com nefropatia
- Manejo:
- Otimizar controle glicêmico
- Ofertar Insulina, principalmente em pacientes com doença renal crônica moderada a avançada
- Se possível, prescrever inibidores da SGLT2 para pacientes com relação albumina-creatinina na urina superior a 300mg/g
- Otimizar controle de pressão arterial
- Usar inibidor da ECA ou bloqueador do receptor da angiotensina se ausência de complicações se:
- Relação albumina-creatinina na urina > 300mg/g e taxa de filtração glomerular < 60 mL/minuto/1,73m² (doença renal crônica estágio 3 e 4)
- Doença renal crônica estágios 1 a 4 (lesão renal com TFG normal ou taxa de filtração glomerular < 90 mL/minuto/1,73m²), mesmo na ausência de albuminúria.
- Usar em combinação com diurético
- Considerar inibidor da ECA ou bloqueador do receptor da angiotensina se ausência de complicações se:
- Relação albumina-creatinina na urina 30-299 mg/g
- Mulheres com doença renal crônica prévia à gestação - suspender se atraso menstrual ou gestação diagnosticada.
- Medidas preventivas em pacientes normotensos:
- Não prescrever inibidor da ECA ou bloqueador do receptor da angiotensina se relação albumina-creatinina na urina < 30 mg/g e taxa de filtração glomerular normal
- Considerar prescrição se relação albumina-creatinina na urina > 30 mg/g e fatores de risco para nefropatia diabética
Outras complicações
- Hipoglicemia:
- relacionada a piora da função cognitiva e risco de quedas
- Prevenção com definição de alvo glicêmico adequado para idade e comorbidades, revisão frequente do esquema terapêutico
- Câncer:
- Aumento do risco de câncer de fígado, pâncreas, endométrio, colon e reto, mama e bexiga
- Realizar rastreamento conforme faixa etária para cancer de colon e mama
- Infecções
- Pele e tecidos moles: Foliculite, abscessos, infecções nos pés, fasciite necrotizante e gangrena de Fournier
- Respiratórias: Pneumonia por streptococcus pneumoniae, influenza, tuberculose
- Trato urinário
- Otite externa maligna
- Lesões Dermatológicas: Dermopatia diabética: máculas atróficas e hiperpigmentadas na face anterior das canelas
- Musculoesqueléticas:
- Redução na mobilidade articular
- Lesões ósseas, incluindo risco aumentado de fraturas, principalmente quadril
- Aumento no risco de quedas, em associação a hipotensão ortostática, perda visual, neuropatia periférica e episódios de hipoglicemia
- Neurológicas, em especial declínio cognitivo e demência
- Hipogonadismo em homens
- Complicações obstétricas maternas e fetais
Gostou desse conteúdo e quer seguir se atualizando? NoPROCLIM (Programa de Atualização em Clínica Médica), você recebe uma seleção de conteúdos indicados pela SBCM que não podem ficar de fora da sua rotina.Conheça mais!
