Hepatite autoimune: critérios diagnósticos e manejo terapêutico

Pontos principais do artigo
Hepatite autoimune (HAI) é uma doença rara caracterizada por inflamação crônica do tecido hepático associada a autoanticorpos e ao aumento na produção de imunoglobulinas. É mais frequente em mulheres e a sua distribuição típica é bimodal (entre 15-25 anos e 45-60 anos), mas pode ocorrer em qualquer idade.
É uma doença rara, com prevalência entre 1-5 por 100 mil habitantes. Apesar da compreensão ainda incompleta de seu mecanismo, supõe-se que o desenvolvimento de autoimunidade seja baseado em predisposição genética que, por estímulo de fatores ambientais (vírus, medicamentos), promove injúria celular direta por intolerância a autoantígenos variados presentes no fígado. É descrita forte associação com alguns genes de antígeno leucocitário humano (human leukocyte antigen - HLA), por exemplo.
A história natural compreende períodos de inflamação intensa dos hepatócitos e períodos de remissão; a injúria continuada promove fibrose, que a longo prazo resulta em cirrose e insuficiência hepática. Hepatocarcinoma é uma complicação possível, porém menos frequente do que nas
hepatites crônicas virais
.
O prognóstico é variável: embora cerca de 20% dos casos se apresentem como hepatite aguda grave com alta mortalidade, de modo geral pacientes tratados tem bom prognóstico — sobrevida em 10 anos de 80-98%. A terapia imunossupressora tem como principal objetivo reduzir o processo inflamatório e induzir remissão; ela é eficaz para prevenir o desenvolvimento de cirrose, porém os efeitos adversos podem ser limitantes.
Quando suspeitar e como investigar?
Os sintomas mais frequentes são inespecíficos, como fadiga, mal-estar, anorexia e dor abdominal, e até ¼ dos pacientes são diagnosticados em fase assintomática. Artralgia é um sintoma extra-hepático comum; manifestações cutâneas, hematológicas e pulmonares podem estar presentes e até preceder o diagnóstico de HAI.
A presença de outras doenças autoimunes aumentam a probabilidade do diagnóstico, como
diabetes mellitus tipo 1
, artrite reumatóide e doença celíaca. O início da doença tende a ser insidioso e com períodos silentes clínica e laboratorialmente pela alternância de períodos de atividade inflamatória com remissão.
De modo geral, a HAI deve ser incluída como diagnóstico diferencial de outras hepatopatias agudas ou crônicas. Menos frequentemente, a abertura do quadro pode ser aguda com insuficiência hepática: icterícia, encefalopatia e alargamento do tempo de protrombina são marcadores desta forma.
Uma das primeiras manifestações laboratoriais é o dano de padrão hepatocelular, com aumento moderado de aminotransferases (100-1000 U/L) e predominando sobre alteração de fosfatase alcalina e bilirrubinas, que estão pouco alteradas. Laboratório com padrão colestático deve levar a suspeita de doença da via biliar, colangite esclerosante primária ou colangite biliar primária ou doenças de sobreposição.
O primeiro passo na investigação consiste em excluir outras causas de hepatopatias: hepatites virais (hepatites A, B e C; Epstein-Barr; citomegalovírus; e vírus da imunodeficiência humana), etilismo, doença hepática gordurosa não-alcoólica, reação a medicamentos e outras causas genéticas.
Uma das marcas da HAI é o aumento policlonal expressivo de imunoglobulinas (>2,5 g/dL), especialmente IgG. Tardiamente, podem ser observados também aumentos de bilirrubina direta e de fosfatase alcalina. Baixos níveis de albumina e aumento do tempo de protrombina indicam evolução para cirrose.
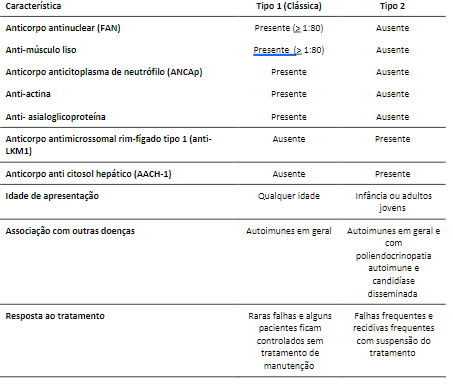
A presença de autoanticorpos faz parte do diagnóstico e define dois padrões de doença (Tabela 1); enquanto o tipo I é mais comum em mulheres jovens provenientes do Norte da América e da Europa, o tipo II é mais frequente em crianças, e cada um está associado a diferentes gene de HLA de risco.
Alguns anticorpos podem ser comuns a outras doenças e, portanto, menos específicos. Especialmente em pacientes com anticorpo antinuclear positivo, é comum a comorbidade com outras condições autoimunes como tireoidite, artrite reumatoide, Sjögren, vasculite cutânea, anemia hemolítica e colite ulcerativa. O anticorpo do anti-músculo liso está mais associado com HAI (tipo 1) se em títulos > 1:80, mas pode ser positivo em casos de hepatite viral.
Tabela 1. Características dos tipos de hepatite autoimune. Adaptado de (1–3).
A biópsia hepática é parte importante da abordagem diagnóstica e seguimento. A manifestação clássica na histologia hepática é a presença de infiltração plasmocitária. Ela é determinante para a identificação da doença, uma vez que até 20% dos pacientes têm auto-anticorpos negativos e através dela é possível identificar HAI ou outras causas de dano hepático. Além disso, ela permite o estadiamento da doença e auxilia na indicação de tratamento (vide abaixo) e no seguimento.
Como o diagnóstico é complexo, existe uma série de critérios clínico-laboratoriais que favorece ou afasta a suspeita de HAI. Alguns critérios foram desenvolvidos para realização de estudos com fins de padronização. O mais utilizado está apresentado na Tabela 2.
O diagnóstico de HAI é definido por escore >15 pré-tratamento ou >17 após tratamento, é sugerido como provável por escore 10-15 pré-tratamento e 12-17 pós-tratamento. Apesar de serem úteis, pacientes individuais com HAI podem não ser identificados por escores. Portanto, deve-se lembrar que este é um diagnóstico em que um quadro clínico, laboratorial e histológico devem ser compatíveis, e diagnósticos alternativos devem ser excluídos.



Tratamento
O cuidado global do paciente é semelhante a outras hepatopatias. É fundamental a prevenção de novos fatores de injúria, tais como evitar consumo de álcool e vacinar contra hepatites A e B. Cerca de ⅓ dos pacientes podem apresentar cirrose já ao diagnóstico, e o cuidado nessa etapa inclui também prevenção e diagnóstico precoce de complicações. Quanto ao tratamento específico, recomenda-se imunossupressão e acompanhamento com especialista focal.
O tratamento com imunossupressores está indicado para pacientes com hepatite de interface e com algum grau de cirrose; pacientes com hepatite periportal apenas, outros fatores devem ser considerados para indicar tratamento, como alterações laboratoriais e sintomas. Outras indicações de tratamento são sintomas graves hepáticos ou extra-hepáticos e quadros agudos com elevação de transaminases > 10 vezes o limite superior do normal.
Corticoide via oral costuma ser o primeiro tratamento, sendo a droga de escolha a prednisona em diferentes regimes de doses que variam entre 20-60mg/dia para indução e 5-20 mg para manutenção. Sua ação promove melhora sintomática, laboratorial e possivelmente algum grau de recuperação histológica.
É esperada redução de bilirrubinas após 2 semanas do início da terapia, e a persistência de exames alterados indica pior prognóstico; idosos costumam apresentar resposta mais rápida ao tratamento. A elevação de aminotransferases, porém, pode persistir por 1-3 meses, e, se não houver melhora laboratorial, o diagnóstico de HAI deve ser reavaliado.
A longo prazo, preconiza-se associar uma terapia que permita a redução de corticoide, e o tratamento de manutenção usual é a azatioprina em dose inicial de 50-100mg/dia com progressão até 2mg/kg/dia quando for se considerar suspensão da corticoterapia. Sugere-se a manutenção de azatioprina associada ou não a prednisona em dose baixa (10 mg/dia) para evitar recorrência, sendo que a primeira é a droga mais efetiva no tratamento de manutenção.
Budesonida oral associada com azatioprina pode ser uma alternativa para minimizar os efeitos dos glicocorticoides sistêmicos. A azatioprina pode ser iniciada concomitante ao uso de corticoide ou após 2-4 semanas, já antecedendo a redução progressiva deste e a prevenção de efeitos adversos da corticoterapia, como hipertensão, diabetes e osteoporose.
Como regra geral, os pacientes necessitarão de tratamento em longo prazo, a suspensão de imunossupressores pode induzir reativação da doença. Para considerar a suspensão, o paciente deve estar controlado por 2 anos e a redução deve ser gradual.
Tabela 3. Principais efeitos adversos dos fármacos utilizados no tratamento de hepatite autoimune (4,6,7).

Cerca de 10-15% dos pacientes não apresentarão melhora clínica ou laboratorial em 6 meses após o início da terapia. Nesses casos, podem ser considerados uso de corticoide em alta dose (prednisona 1mg/kg) em associação a azatioprina, ou troca de esquema imunossupressor para ciclosporina, tacrolimus e micofenolato; a indicação de imunobiológicos como anti-CD20 ou anti-TNF alfa pode ser considerada.
O transplante hepático é utilizado em pacientes com falha a múltiplos esquemas medicamentosos; apesar da possibilidade de recidiva de HAI ser descrita em até 40% em algumas séries, a sobrevida em 5 anos após transplante é em torno de 80%.
Resumo
- Hepatite autoimune (HAI) é uma doença rara, que pode acometer todas faixas etárias, caracterizada por inflamação crônica do tecido hepático que pode evoluir para insuficiência hepática e cirrose.
- Ela deve ser suspeitada em pacientes com outras doenças autoimunes com dano hepático, pacientes com dano de padrão hepatocelular sem etiologia determinada e mesmo em pacientes com falência hepática aguda.
- A avaliação do paciente com suspeita de HAI inicia por excluir outras causas mais frequentes de hepatopatia (hepatites virais, etilismo, doença hepática gordurosa não-alcoólica, reação a medicamentos).
- Algumas características específicas da HAI são a produção de autoanticorpos (que caracterizam padrões da doença) e de imunoglobulinas, além de achados de infiltração hepática por plasmócitos.
- A base do tratamento é a imunossupressão com glicocorticoide e azatioprina em combinação. Outros medicamentos podem ser considerados em casos refratários, e o transplante hepático é um recurso terapêutico em casos selecionados.
Gostou desse conteúdo e quer seguir se atualizando?No PROCLIM (Programa de Atualização em Clínica Médica), você recebe uma seleção de conteúdos indicados pela SBCM que não podem ficar de fora da sua rotina.Conheça mais!
