Nódulo pulmonar: como investigar?
Pontos principais do artigo
Nódulos pulmonares são lesões focais, densas, com diâmetro inferior a 3 cm e completamente circundadas por tecido pulmonar. São detectadas em cerca de 30% das tomografias computadorizadas (TC) de tórax, e a prevalência aumenta com a idade e o tabagismo.
Podem ser localizadas em um exame de imagem realizado por outros motivos (achado incidental) ou para fins de rastreamento do câncer de pulmão. Lesões maiores que 3 cm são consideradas “massas pulmonares” e não serão abordadas neste tópico.
Em quase 50% dos casos, o paciente apresenta múltiplos nódulos. Ainda assim, a abordagem concentra-se no nódulo dominante (maior ou mais suspeito) e deve ser a mesma que a de pacientes com nódulo único.
Em alguns casos, não é possível estabelecer claramente um nódulo dominante, e esses pacientes constituem um desafio diagnóstico peculiar: infecções e metástases são mais comuns do que em casos de lesões dominantes e a recomendação é investigação por especialistas.
Na maioria dos pacientes, as lesões identificadas são benignas. Desta maneira, o manejo de pacientes com nódulos pulmonares é desafiante, pois deve equilibrar, ao mesmo tempo, a intervenção rápida em nódulos malignos e a minimização de investigações excessivas em nódulos benignos.
Desta forma, neste artigo, aprenderemos a lidar com as probabilidades de malignidade em diferentes cenários e a utilizar adequadamente os recursos disponíveis para a investigação.
Avaliação inicial
O início da abordagem de um paciente com nódulo pulmonar busca identificar achados na história clínica, no histórico de saúde e nos exames de imagem que orientem a investigação.
Imunossupressão, história familiar, exposição a mofo, poeira e vegetação podem ser dicas para doenças granulomatosas, como tuberculose, histoplasmose e paracoccidioidomicose. De forma semelhante, sintomas de doença sistêmica ou neoplasia devem ser buscados; ou seja, uma revisão de sistemas detalhada é bastante útil.
Um outro aspecto que não pode ser menosprezado é a revisão da imagem que identificou a lesão, bem como revisão de qualquer exame de imagem prévio.
Mesmo exames que não sejam focados no pulmão podem ser úteis: uma tomografia de crânio e pescoço pode ter cortes do ápice dos lobos superiores e imagens de abdômen podem informar sobre as bases dos pulmões.
Um nódulo que já estava presente em um exame de imagem há 2 anos ou mais pode ser classificado como benigno. Além disso, alguns padrões de lesão são típicos e indicam a presença de lesão benigna. Os principais estão resumidos na Tabela 1.

Tabela 1. Lesões pulmonares que se apresentam como nódulo que são tipicamente benignas. Adaptado da referência 1.
A avaliação do risco pessoal de neoplasia também faz parte desta avaliação inicial e, como veremos, é necessária para definir a frequência e a intensidade do seguimento, em especial para nódulos sólidos.
Fatores de risco clássicos são idade mais alta, tabagismo atual ou prévio, exposição ocupacional (asbesto, cromo, arsênio…), exposição a radiação ionizante (radioterapia prévia, por exemplo), além de nódulos espiculados e localizados no lobo superior.
Existem também vários modelos para predizer o risco disponíveis na internet. Infelizmente, nenhum deles foi desenvolvido ou validado no Brasil. Sugerimos o uso do
modelo de Brock
devido à sua elevada acurácia e ao seu desenvolvimento em uma população de rastreamento (ou seja, menos selecionada). Uma informação curiosa é que, apesar de parecer imprecisa, a impressão clínica do profissional tem acurácia semelhante à dos escores.
Além dos aspectos anteriores, é fundamental considerar a sobrecarga psíquica. Evidências indicam que o sofrimento emocional associado à suspeita de neoplasia é relevante e pode persistir por mais de dois anos, mesmo após a conclusão da investigação diagnóstica.
Também é necessário reconhecer situações em que as recomendações aqui apresentadas não se aplicam. Isso inclui pacientes com neoplasia atual ou recente, transplantados ou imunossuprimidos, indivíduos com menos de 35 anos e aqueles com múltiplas lesões pulmonares sem nódulo dominante.
Nesses cenários específicos, a avaliação por um pneumologista é recomendada.
Três grupos de nódulos
Considerando que o racional de investigação de nódulos pulmonares é guiado pelo risco de malignidade e que o tamanho do nódulo é um dos principais determinantes deste risco, a abordagem costuma ser dividida pelo tamanho (e característica básica) do nódulo identificado (dominante).
Nódulos pulmonares sólidos pequenos (< 8 mm) apresentam probabilidade muito baixa de malignidade. Estudos indicam risco em torno de 0,5% para nódulos entre 4 e 6 mm.
Mesmo em indivíduos com fatores de risco para câncer de pulmão, por exemplo, um nódulo sólido de 7 mm com características radiológicas suspeitas (margens irregulares ou espiculadas) costuma ter risco que raramente ultrapassa 10%.
Nessa faixa de tamanho, biópsia (por broncoscopia ou transtorácica) e PET-TC têm baixo rendimento diagnóstico, pois os nódulos estão abaixo da resolução espacial do PET e são difíceis de localizar para biópsia.
Por isso, a conduta recomendada é o seguimento com tomografias seriadas. As diretrizes atuais sugerem uma nova TC em 12 meses para nódulos < 6 mm (em pacientes com fatores de risco). Para nódulos entre 6 e 8 mm, recomenda-se TC em cerca de 6 meses, com flexibilidade nos intervalos conforme características do nódulo e preferências clínicas, utilizando sempre técnicas de baixa dose de radiação.
Enquanto nódulos menores formam um grupo relativamente homogêneo em termos de risco, os nódulos sólidos entre 8 mm e 3 cm constituem um espectro muito mais heterogêneo.
Nessa faixa, a probabilidade de malignidade pode variar amplamente, de menos de 1% a mais de 70%, dependendo de fatores clínicos e radiológicos. Entre os principais determinantes estão o tamanho do nódulo, sua localização, as características das bordas (lisas, irregulares, lobuladas ou espiculadas) e a presença ou ausência de calcificações.
Diferentemente dos nódulos menores, exames como PET-CT, broncoscopia e biópsia transtorácica apresentam maior rendimento diagnóstico nesse grupo.
A estimativa individual do risco de malignidade torna-se central para o manejo. Essa avaliação, discutida na seção anterior, deve ser integrada à disponibilidade de recursos diagnósticos e às preferências do paciente para orientar a tomada de decisão.
Quando o risco estimado é baixo (<10%), o seguimento com tomografia seriada é uma estratégia apropriada, sobretudo se métodos invasivos tiverem baixo valor diagnóstico ou risco elevado, ou se o paciente preferir uma abordagem menos agressiva.
Para isto recomenda-se TC inicial em 3 meses. Crescimento significativo é definido como aumento ≥2 mm no diâmetro médio. Redução do nódulo dispensa novos controles. estabilidade indica nova TC em 6 e, posteriormente, em 12 meses.
De outro lado, em risco intermediário (10% a 70%), PET-TC e biópsias por TC ou broncoscopia tendem a definir o risco de malignidade. Já nos casos de alto risco (>70%), a ressecção cirúrgica é a estratégia preferencial em pacientes com adequada reserva cardiopulmonar; opções não cirúrgicas ficam para indivíduos com comorbidades limitantes.
Por fim, nódulos subsólidos são lesões que podem ser na sua totalidade formados por lesão em vidro fosco (em que se enxerga a arquitetura pulmonar) ou por lesões mistas com uma parte sólida. Quanto maior o componente sólido, maior a chance de malignidade.
Quando malignos, esses nódulos são, em geral, adenocarcinomas; eles também crescem mais lentamente. Essa característica sustenta a recomendação de períodos mais longos de vigilância por imagem, especialmente nos nódulos em vidro fosco puro.
As diretrizes atuais indicam que nódulos em vidro fosco puro menores que 6 mm não necessitam de seguimento rotineiro e lesões em vidro fosco ≥6 mm devem ser acompanhadas com TC em 6 a 12 meses.
Nos nódulos parcialmente sólidos, a conduta baseia-se no tamanho do componente sólido: TC em 6 meses se <6 mm, em 3 meses se entre 6 e 8 mm, e manejo conforme nódulos sólidos grandes se ≥8 mm. O surgimento ou crescimento do componente sólido é achado preocupante; já o crescimento isolado da porção em vidro fosco não indica invasão.
Integrando tudo
Como já está claro, o manejo de nódulos pulmonares se baseia na estimativa da probabilidade de malignidade, integrando características do nódulo, sua densidade e o risco clínico do paciente.
Nódulos de baixo risco (geralmente <10%) têm probabilidade muito baixa de câncer e, na maioria dos casos, podem ser acompanhados apenas com exames de imagem seriados, ou mesmo dispensar seguimento quando o risco é mínimo. Nódulos de risco intermediário (aproximadamente 10% a 70%) se beneficiam de investigação adicional, como PET-TC e biópsias não cirúrgicas, com o objetivo de refinar o diagnóstico antes de decisões definitivas.
Já nódulos de alto risco (>70%) devem, em geral, ser encaminhados diretamente para tratamento definitivo, preferencialmente ressecção cirúrgica.
Na Figura 1 apresentamos um resumo das recomendações para nódulo pulmonar. Os períodos e recomendações de seguimento variam de acordo com a diretriz e assim os números apresentados não devem ser considerados como regras rígidas, mas sim linhas gerais a serem adaptadas ao risco do paciente, preferências e recursos disponíveis.
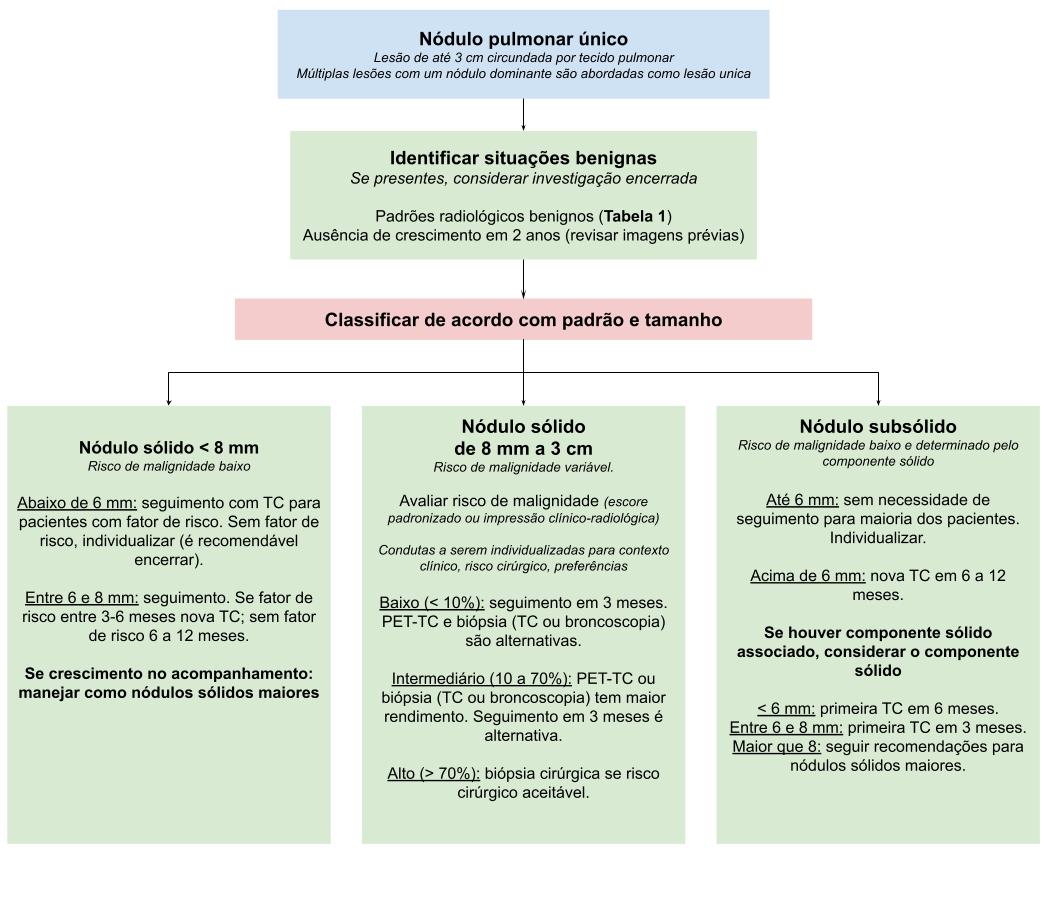
Figura 1. Fluxograma de avaliação de nódulo pulmonar. Adaptado da referência 1.
