Dermatite atópica em criança: quadro clínico e tratamento
Pontos principais do artigo
A dermatite atópica (DA) é uma dermatose inflamatória crônica recidivante, de etiologia desconhecida, de início precoce que afeta de 10 a 30% da população. Sua prevalência parece estar aumentando, principalmente nos países desenvolvidos e nas classes sociais mais altas. Tem baixa mortalidade, mas alta morbidade, contribuindo para uma baixa qualidade de vida devido a alterações de sono, infecções de repetição e faltas escolares, podendo levar a alterações psicológicas importantes.
Em geral, a dermatite atópica é a primeira manifestação clínica da marcha atópica, seguida de asma e/ou rinite alérgica. Entende-se por marcha atópica a progressão sequencial de condições alérgicas diferentes observada a partir dos primeiros anos de vida. Aproximadamente 20 a 30% dos bebês com DA vão seguir este curso desfavorável de doença, que é associado a manifestações alérgicas graves e persistentes.
Quadro clínico
O prurido é um sintoma cardinal que geralmente inicia no período de lactente (ao redor de 3 a 5 meses) e chega a ser incontrolável. A doença se apresenta na forma de surtos, com exacerbações e remissões recorrentes, muitas vezes sem causa aparente. A associação do prurido com lesões morfológicas típicas a cada faixa etária continua sendo o mais importante dado para o seu diagnóstico. Além disso, pode haver histórico familiar de atopias e outras afecções alérgicas.
O ato de coçar e a escoriação causam aumento da inflamação da pele, o que contribui para o desenvolvimento de lesões cutâneas eczematosas mais pronunciadas.
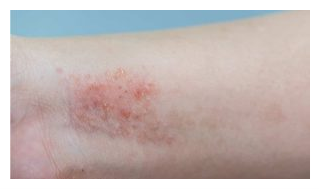
A maioria dos pacientes com dermatite atópica tem pele seca e sem brilho, independentemente do estágio da doença. O padrão e a distribuição da reação cutânea variam de acordo com a idade do paciente e a atividade da doença.
A dermatite atópica geralmente é mais aguda na infância e envolve a face, couro cabeludo e superfícies extensoras das extremidades. A área das fraldas geralmente é poupada. Crianças mais velhas e crianças com dermatite atópica crônica apresentam liquenificação e localização da erupção cutânea nas dobras flexurais das extremidades.
A dermatite atópica pode entrar em remissão à medida que o paciente cresce; entretanto, muitas crianças com DA apresentam eczema persistente na idade adulta.
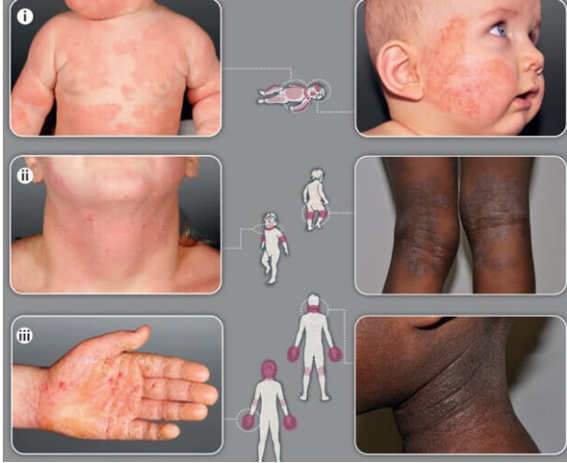
Diferentes fases do crescimento e regiões acometidas pela dermatite atópica
i. lactentes
ii. maiores de 2 anos
iii. adolescentes e adultos
Fatores desencadeantes ou agravantes
- Alergia alimentar pode estar envolvida em cerca de 30% dos casos, sobretudo casos graves de início precoce (leite de vaca, ovo, amendoim, nozes, soja, trigo, peixe, marisco)
- Exposição a aeroalérgenos (pólen, grama, pêlos de animais, ácaros)
- Infecção (staphylococcus aureus, herpes simplex, coxsackievirus, molusco)
- Umidade reduzida, suor excessivo
- Irritantes (lã, acrílico, produtos de higiene pessoal, fragrâncias, detergentes) também podem desencadear prurido e coceira.
Tratamento
O tratamento da dermatite atópica requer uma abordagem multifacetada que incorpora hidratação da pele, terapia antiinflamatória tópica, identificação e eliminação dos fatores de exacerbação e, se necessário, terapia sistêmica. A avaliação da gravidade ajuda a direcionar a terapia.
Medidas gerais de cuidado com a pele
Hidratação da pele
- Evitar banhos muito longos e quentes, preferir água morna com sabonete suave ou produto de higiene sem sabão com pH neutro.
- Secar a pele suavemente com toalha macia sem esfregar
- Aplicar hidratante logo após o banho para vedar a umidade. É possível se usar hidratantes e emolientes com formulação que inclui produtos da degradação da Filagrina, como PCA (cido pirrolidônico carboxílico) ou NMFs,(Natural Mosturizing Factors)e/ou ceramidas e outros elementos lipídicos em sua composição. Em casos mais graves, podem ser realizados curativos úmidos oclusivos, devendo ser individualizados a possibilidade de risco de infecção e maceração
Evitar irritantes
- Roupas novas devem ser lavadas antes de serem usadas para diminuir os níveis de formaldeído e outros produtos químicos.
- Os resíduos de sabão em pó nas roupas podem desencadear o ciclo de coceira-arranhão, o uso de detergente líquido no lugar, adicionando um segundo ciclo de enxágue, melhora a remoção dos resíduos.
- Evitar alimentos que sabidamente pioram o quadro bem como outros agentes irritantes para a pele
Estilo de vida
- Um esporte como a natação pode ser mais bem tolerado do que outros que envolvam transpiração intensa, contato físico ou roupas e equipamentos pesados. Enxaguar o cloro imediatamente após a natação e hidratar a pele são importantes.
- Embora a luz ultravioleta possa ser benéfica para alguns pacientes com dermatite atópica, os protetores solares com (FPS) devem ser usados para evitar queimaduras solares e cicatrizes hipercrômicas em áreas atingidas.
Tratamento tópico
- Corticoides:é a pedra angular do tratamento para exacerbações agudas da DA. Há sete classes de glicocorticoides tópicos, classificadas de acordo com sua potência, conforme determinado por ensaios de vasoconstritores, sendo o 1 o mais fraco e 7 o mais forte (ver tabela abaixo). Devido a seus possíveis efeitos adversos, os glicocorticoides de potência ultra-alta não devem ser usados na face ou nas áreas intertriginosas e devem ser usados por períodos muito curtos no tronco e nas extremidades. Os corticosteroides de média potência podem ser usados por períodos mais longos para tratar a DA crônica envolvendo o tronco e as extremidades. Em comparação com os cremes, as pomadas têm maior potencial de ocluir a epiderme, resultando em maior absorção sistêmica. Os efeitos adversos locais incluem o desenvolvimento de estrias e atrofia da pele. Os efeitos adversos sistêmicos estão relacionados à potência do corticosteroide tópico, local de aplicação, oclusividade da preparação, porcentagem da área de superfície corporal coberta e tempo de uso. O potencial de supressão adrenal é maior em bebês e crianças pequenas com dermatite atópica grave que requerem terapia intensiva.

- Inibidores tópicos não esteroides da calcineurina:são eficazes na redução da inflamação cutânea da DA. O creme de pimecrolimus 1% é indicado para DA leve a moderada. A pomada de tacrolimus 0,1% e 0,03% é indicada para DA moderada a grave. Ambos são aprovados para o tratamento de curto prazo ou intermitente de longo prazo da DA em pacientes com idade maior que 2 anos cuja doença não responde ao tratamento convencional ou para os quais essas terapias são desaconselháveis devido a outros riscos.
Tratamento sistêmico
- Anti-histamínicos:a histamina é apenas um dos muitos mediadores que induzem o prurido na pele, portanto o benefício da terapia anti-histamínica é limitado. Como o prurido geralmente é pior à noite, os anti-histamínicos sedativos (hidroxizina, difenidramina) podem oferecer uma vantagem com seus efeitos colaterais de indução do sono quando usados na hora de dormir por permitir o descanso adequado em casos de prurido noturno grave. Anti-histamínicos mais novos, não sedativos, mostraram eficácia variável no controle do prurido da DA, embora possam ser úteis em um pequeno subgrupo de pacientes com DA e urticária concomitante.
- Corticoide sistêmico:a melhora clínica significativa que pode ocorrer com os corticosteroides sistêmicos está frequentemente associada a um grave surto de rebote da DA após a interrupção da terapia. Cursos curtos de corticosteroides orais podem ser utilizados na exacerbação da DA enquanto outras medidas de tratamento estejam sendo instituídas em paralelo, sua retirada deve ser gradual e devem ser intensificados os cuidados com a pele para evitar a de rebote da DA.
- Ciclosporina:a ciclosporina é uma droga imunossupressora potente que atua principalmente nas células T, suprimindo a transcrição do gene da citocina e tem se mostrado eficaz no controle da DA grave. Ciclosporina (5 mg/kg/dia) para curto e longo prazo (1 ano) tem sido benéfica para crianças com DA grave e refratária. Os possíveis efeitos adversos incluem insuficiência renal e hipertensão.
- Micofenolato de mofetil:inibidor da biossíntese de purinas usado como imunossupressor em transplantes de órgãos que tem sido usado para tratamento da DA refratária. Além da imunossupressão, a retinite por herpes simples e supressão da medula óssea relacionada à dose foram relatadas com seu uso. Nem todos os pacientes se beneficiam do tratamento. Deve ser descontinuado se não houver melhora em 4 a 8 semanas.
- Metotrexato: é um antimetabólito com efeitos inibitórios potentes sobre a síntese de citocinas inflamatórias e quimiotaxia celular. O metotrexato tem sido usado em pacientes com DA recalcitrante. Na DA, a dosagem é mais frequente do que a dosagem semanal usada para psoríase.
- Azatioprina: é um análogo de purina com efeitos antiinflamatórios e antipopulíferos que tem sido usado no tratamento da DA grave. A mielossupressão é um efeito adverso significativo, e os níveis de tiopurina metiltransferase podem identificar indivíduos em risco.
- Dupilumabe:um anticorpo monoclonal, que se liga à subunidade α do receptor de IL-4, inibe a sinalização de IL-4 e IL-13, citocinas associadas à DA. Em adultos com DA moderada a grave não controlada pela terapia tópica padrão, o dupilumabe reduz o prurido e melhora a limpeza da pele.
- Fototerapia: a luz solar natural costuma ser benéfica para pacientes com DA, desde que se evite queimaduras solares e suor excessivo. Muitas modalidades de fototerapia são eficazes para a DA, incluindo ultravioleta A-1, ultravioleta B, banda estreita ultravioleta B e psoraleno mais ultravioleta A. A fototerapia é geralmente reservada para pacientes nos quais os tratamentos padrão falham. Os efeitos adversos de curto prazo da fototerapia incluem eritema, dor na pele, prurido e pigmentação. Os efeitos adversos de longo prazo incluem predisposição a malignidades cutâneas.
Antes do uso de qualquer um desses medicamentos, os pacientes devem ser encaminhados a um especialista em dermatite atópica que esteja familiarizado com o tratamento da manifestação grave para avaliar os benefícios relativos de terapias alternativas.
Gostou desse conteúdo e quer seguir se atualizando? No
PROPED (Programa de Atualização em Terapêutica Pediátrica)
, você recebe uma seleção de conteúdos indicados pela SBP que não podem ficar de fora da sua rotina.
Conheça mais
!
