Volumes e capacidades pulmonares: o que todo fisioterapeuta precisa saber
Pontos principais do artigo
Os volumes e capacidades pulmonares são medidas que refletem a quantidade de ar nos pulmões em diferentes fases do ciclo respiratório. Eles estão intrinsecamente relacionados à anatomia do sistema respiratório, que inclui as vias aéreas, os alvéolos e musculatura ventilatória.
Do ponto de vista fisiológico, os volumes pulmonares (como volume corrente e volume residual) e as capacidades (como capacidade vital e capacidade pulmonar total) são críticos para avaliar a função pulmonar, fornecendo informações sobre a eficiência da ventilação, a troca gasosa e a função ventilatória/pulmonar geral.
Esses parâmetros são importantes na prática clínica para diagnosticar e monitorar doenças respiratórias, bem como para guiar intervenções terapêuticas.
Conceitos de volumes e capacidades pulmonares
Os volumes e capacidades pulmonares são medidas que descrevem a quantidade de ar que os pulmões podem conter durante diferentes fases da respiração.
Os volumes pulmonares incluem:
- Volume Corrente (VC): ar inalado ou exalado em uma respiração normal;
- Volume de Reserva Inspiratória (VRI): volume máximo de ar inspirado após uma inspiração espontânea. Isso significa volume extra de ar inspirado além do volume corrente normal;
- Volume de Reserva Expiratória (VRE): volume máximo de ar extra expirado em uma expiração forçada após a expiração espontânea e;
- Volume Residual (VR): volume de ar que fica nos pulmões após uma expiração forçada máxima.
As capacidades pulmonares são combinações de dois ou mais volumes pulmonares e incluem:
- Capacidade Vital (CV): soma do VC + VRI + VRE;
- Capacidade Inspiratória (CI): VC + VRI;
- Capacidade Residual Funcional (CRF): VR + VRE e;
- Capacidade Pulmonar Total (CPT): soma de todos os volumes pulmonares (VC + VRI + VRE + VR).
Essas medidas são fundamentais para avaliar a função pulmonar, identificando possíveis alterações na ventilação e na capacidade respiratória, essenciais no diagnóstico e tratamento de doenças pulmonares como DPOC, asma e fibrose pulmonar.
A análise de volumes e capacidades pulmonares permite um entendimento profundo da mecânica respiratória e da eficiência do sistema respiratório, sendo uma ferramenta vital em contextos clínicos e de pesquisa.
Métodos de medição
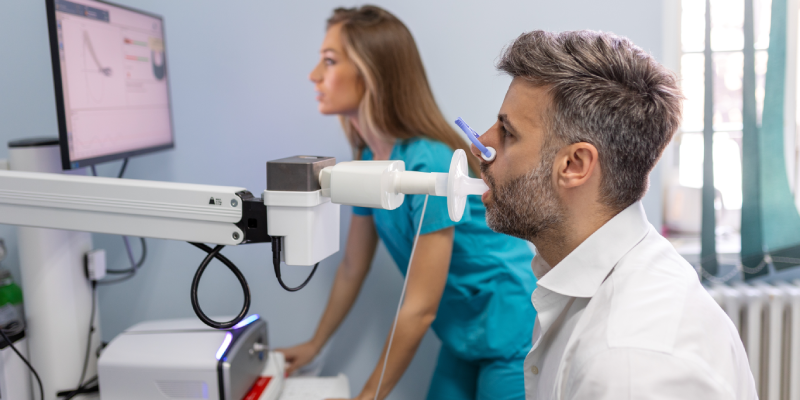
A espirometria é o exame mais utilizado para medir os volumes e fluxos respiratórios, permitindo a avaliação da função pulmonar. A técnica consiste em o paciente realizar uma inspiração máxima seguida de uma expiração rápida e forçada em um espirômetro.
O aparelho registra o volume de ar exalado e a velocidade do fluxo, gerando curvas de volume-tempo e fluxo-volume. Este teste é crucial para o diagnóstico e monitoramento de doenças pulmonares, como asma e DPOC.
Para a realização do exame de função pulmonar, o paciente precisa estar sentado e utilizando um clipe nasal para evitar a fuga de ar pelas narinas. Basicamente, o paciente vai realizar uma inspiração máxima, seguida de uma expiração forçada e rápida até que todo o ar seja expelido dos pulmões. Este processo é repetido geralmente três vezes para garantir a reprodutibilidade dos resultados.
Preparo do paciente
O paciente deve estar em repouso, sentado, com o nariz ocluído por um clipe nasal. O profissional explica o procedimento e ajusta o espirômetro.
Leia mais:
Reabilitação cardiopulmonar: papel do fisioterapeuta, benefícios e protocolos de tratamento
Instrução e demonstração
O técnico/profissional que irá conduzir o exame, deve demonstrar o procedimento antes do paciente iniciar o teste. A respiração deve ser feita de forma tranquila antes da manobra.
Realização da manobra
O paciente inspira profundamente até a CPT e, sem pausar, exala de forma rápida e vigorosa até atingir o VR, ou seja, quando eliminar todo o ar contido nos pulmões. A expiração deve ser mantida até que não haja mais fluxo de ar saindo dos pulmões.
Registro dos dados
O software do equipamento ou o próprio espirômetro registra os volumes e os fluxos de ar, produzindo curvas de volume-tempo e fluxo-volume. O resultado mais comum, o volume expiratório forçado no primeiro segundo (VEF1), é usado para avaliar obstruções das vias aéreas.
Repetição do teste
Para garantir a confiabilidade dos resultados, o teste é repetido pelo menos três vezes. Os melhores valores de VEF1 e capacidade vital forçada (CVF) são considerados para a análise final.
Os resultados da espirometria incluem várias medidas que avaliam a função pulmonar:
- VEF1 (Volume Expiratório Forçado no Primeiro Segundo):a quantidade de ar que uma pessoa pode expirar com força no primeiro segundo de uma expiração forçada. É usada para diagnosticar e avaliar a gravidade de doenças como a DPOC.
- CVF (Capacidade Vital Forçada):o volume total de ar que pode ser expelido após uma inspiração máxima. Esse parâmetro ajuda a diferenciar entre doenças restritivas e obstrutivas.
- VEF1/CVF:a relação entre VEF1 e CVF, expressa como uma porcentagem, é usada para identificar obstrução das vias aéreas.
- PFE (Pico de Fluxo Expiratório):a velocidade máxima alcançada durante a expiração forçada, útil no monitoramento da asma.
A espirometria é uma ferramenta importante no diagnóstico e acompanhamento de doenças pulmonares, como a asma e a DPOC, e é padronizada por diretrizes internacionais para garantir precisão e confiabilidade.
A leitura correta das curvas do teste e a sua interpretação são importantes para diferenciar entre doenças pulmonares obstrutivas (ex: DPOC) e restritivas (ex: fibrose pulmonar); avaliar a progressão de doenças pulmonares e a resposta ao tratamento e; identificar riscos em cirurgias, especialmente aquelas que envolvem a região do tórax ou com repercussões no sistema ventilatório. Os resultados devem ser interpretados com base nos valores de referência, ajustados para idade, sexo e altura do paciente. A interpretação deve ser feita por um profissional de saúde qualificado, considerando o histórico clínico e outros exames complementares.
Outros métodos também são usados para avaliar volumes e capacidades pulmonares além da espirometria, como:
- Pletismografia Corporal:avalia volumes pulmonares totais, incluindo o VR, que não pode ser medido diretamente pela espirometria;
- Diluição de Gases (Hélio ou Nitrogênio):mede volumes pulmonares, como a CRF, usando gases inertes para calcular volumes não acessíveis pela espirometria;
- e o Teste de Difusão Pulmonar (DLCO):é usado principalmente para avaliar a troca gasosa, mas pode fornecer informações sobre a capacidade pulmonar.
Aplicações clínicas
A espirometria é amplamente utilizada no monitoramento de doenças respiratórias, como asma e DPOC, ao fornecer medidas objetivas da função pulmonar. Ela permite avaliar a progressão da doença, detectar exacerbações precoces e monitorar a eficácia das intervenções terapêuticas.
Por exemplo, a medição do VEF1 é crucial para ajustar o tratamento de pacientes com DPOC e avaliar a resposta aos broncodilatadores. No tratamento, a espirometria auxilia na personalização das terapias, permitindo ajustes baseados em mudanças na função pulmonar, garantindo que os pacientes recebam a intervenção mais adequada.
Recentemente, tornou-se essencial no acompanhamento dos pacientes pós-COVID-19 devido às complicações respiratórias que muitos enfrentam, como fibrose pulmonar e síndrome pós-COVID. O teste permite avaliar a função pulmonar, identificar restrições ou obstruções e monitorar a recuperação ao longo do tempo. Ele é essencial para ajustar tratamentos e reabilitação respiratória, auxiliando na identificação precoce de déficits persistentes ou progressivos que possam necessitar de intervenção adicional.
Importância na prática fisioterapêutica
O conhecimento dos critérios espirométricos no diagnóstico de doenças pulmonares obstrutivas e restritivas baseiam-se em diferentes padrões de resultados de espirometria e são importantes no manejo do paciente.
Nas Doenças Pulmonares Obstrutivas (ex: DPOC, asma), o VEF1/CVF < 0,70 após broncodilatador é indicativo de obstrução, e o VEF1 também é classificado para determinar a gravidade da obstrução.
Nas Doenças Pulmonares Restritivas (ex: fibrose pulmonar), a CVF reduzida (geralmente < 80% do previsto) com VEF1/CVF normal ou elevado sugere restrição. A confirmação por pletismografia corporal ou testes de diluição de gases pode ser necessária para medir a Capacidade Pulmonar Total (CPT).
Esses critérios ajudam a diferenciar entre as patologias e orientar o manejo clínico. Nos pacientes com doenças obstrutivas, o objetivo será reduzir a obstrução das vias aéreas, melhorar a ventilação e aliviar os sintomas. Já nos pacientes com padrão restritivo, o objetivo será aumentar a capacidade pulmonar e melhorar a mobilidade torácica.
Gostou desse conteúdo e quer seguir ampliando seu conhecimento no campo da Fisioterapia?
Conheça as soluções algumas das soluções da Artmed:
