Doença de Parkinson: tratamento e prognóstico

Pontos principais do artigo
A doença de Parkinson é a segunda doença neurodegenerativa mais comum, ficando atrás apenas da doença de Alzheimer em termos de prevalância. Estima-se que mais de 6 milhões de pessoas no mundo sejam acometidas por ela.
Seu quadro prototípico é de um homem com mais de 50 anos com quadro de bradicinesia, tremor de repouso e rigidez de instalação gradual e início assimétrico dos sintomas. O diagnóstico é clínico e se baseia na presença das manifestações típicas e ausência de explicações alternativas, como uso de medicamentos ou presença de demência frontotemporal.
Nossa postagem recente
aprofunda aspectos do quadro clínico, investigação e critérios diagnósticos.
O processo fisiopatológico básico da doença de Parkinson é a perda de neurônios da substância negra (nos núcleos da base) que secretam dopamina. Associado a isso, há também aumento relativo da ação de neurônios colinérgicos. Em conjunto, essas duas alterações levam a perda do controle do movimento corporal e às alterações clínicas da doença. Para isso ocorrer, de 50-80% dos neurônios dopaminérgicos precisam ser perdidos. Além de explicar as manifestações clínicas do quadro, veremos neste texto que o tratamento da doença de Parkinson é ditado pela falta de neurônios dopaminérgicos e predomínio das vias colinérgicas.
Tratamento
O tratamento da doença de Parkinson envolve a abordagem tanto de sintomas motores, quanto dos sintomas não motores. Infelizmente, não existe ainda intervenção que impacte na evolução da doença. Ou seja, os objetivos de tratamento são controlar os sintomas que vão surgindo e progredindo ao longo dos anos. A base do tratamento dos sintomas motores é o uso de agonistas dopaminérgicos. Por outro lado, para o controle de sintomas não motores, um grupo mais variado de intervenções é necessária.
Farmacológico
Não existe uma abordagem única para iniciar o tratamento de pessoas com doença de Parkinson e a escolha do primeiro fármaco exige uma avaliação individual da situação do paciente, sintomas predominantes, idade, preferências e efeitos adversos. As terapias iniciais mais comuns são levodopa, agonistas dopaminérgicos e inibidores da monoamino-oxidase (iMAO).
Uma concepção muito comum era que se deveria evitar iniciar o tratamento com levodopa para evitar um potencial risco de acelerar o dano aos nerônios da substância negra. Entretanto, essa hipótese não foi comprovada e há até uma ligeira vantagem desta alternativa sobre iMAOs ou agonistas dopaminérgicos em termos que controle sintomático como terapia inicial. Ou seja, estes dados reforçam que não existe terapia que influencie a progressão da doença e o principal objetivo é controle de sintomas — e assim, não deve-se postergar o uso de levodopa se esta for necessária.
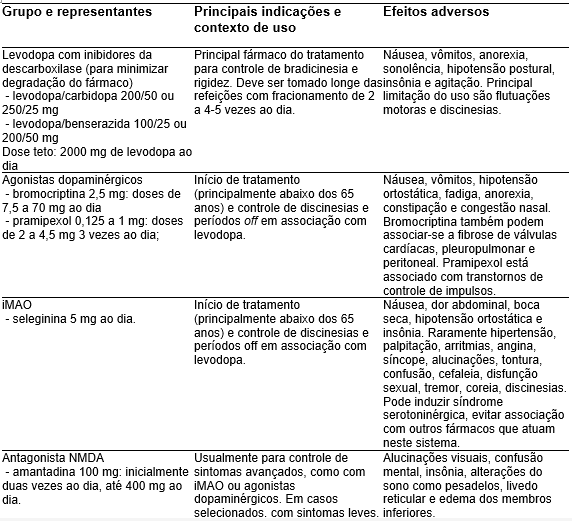
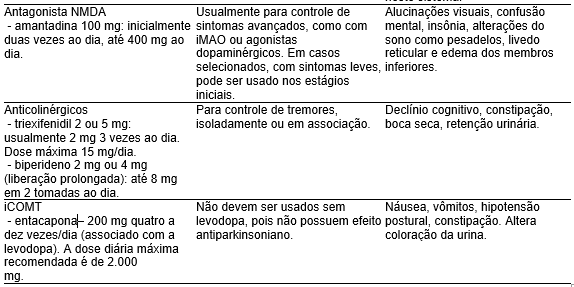
Na
Tabela 1
apresentamos os principais medicamentos disponíveis para doença de Parkinson. A levodopa é considerada o principal tratamento no controle de sintomas motores (em especial bradicinesia e rigidez), porém, em função do surgimento de discinesias, frequentemente não é o primeiro medicamento prescrito. A seguir apresentamos situações clínicas e recomendações de manejo:
- Os iMAO ou agnostas dopaminérgicos costumam ser a primeira opção para pessoas com sintomas leve, que não comprometem as atividades da vida diária, especialmente naqueles com menos de 65 anos. Isso se baseia na meia-vida mais estável e assim ter menos períodosoffe discinesia (ver a seguir).
- Anticolinérgicos são uma boa alternativa para pacientes jovens com predominância de tremor, em que o risco de afetar a cognição é menor. Também são usados para pacientes que tem controle dos demais sintomas, mas que o tremor segue sendo limitante.
- São fatores para se preferir o tratamento com levodopa: idade acima de 70 anos, presença de comorbidades que possam ser descompensadas pelas outras alternativas e pacientes com comprometimento cognitivo. Nos demais pacientes, tende-se a iniciar tratamento com agonistas dopaminérgicos.
- Com o passar dos anos, a levodopa é a base do tratamento dos pacientes, mas é raro que seja usado de forma isolada por muito tempo. O mais comum é a associação de fármacos com doses mais baixas, minimizando efeitos adversos e os períodos de discinesia e os fenômenos de liga-desliga.
Para pessoas recebendo tratamento com levodopa é comum acontecer flutuações motoras e discinesia, que vão limitando a eficácia do tratamento ao longo dos anos. As flutuações motoras (também chamadas de fenômeno
on-off
ou liga-desliga) são momentos em que o efeito da levodopa se reduz (às vezes de forma súbita) e geram surgimento ou aumento abrupto dos sintomas motores. É um evento que gera desconforto e limitação da qualidade de vida.
Discinesias são movimentos descontrolados e involuntários, relacionados a níveis supraterapêuticos da levodopa; é, de certa forma, o inverso dos períodos de "desligamento". Após 5 anos de tratamento, 40-80% das pessoas apresentam flutuações motoras e elas são mais comum em pacientes jovens.
É por isso que tende-se a preferir agonistas dopaminérgicos e iMAO como tratamento inicial de indivíduos mais jovens. O tratamento delas envolve reduzir a dose da levodopa em cada administração, aumentar o número de administrações ao dia e associar outros medicamentos: agonista dopaminérgico, iMAO, amantadina ou iCOMT. Em casos refratários pode ser associar levodopa com agonista dopaminérgico e iCOMT.
Não farmacológico
Para além do tratamento farmacológico, que é a base do manejo da doença de Parkinson, algumas medidas não farmacológicas também são úteis para controle de sintomas e melhorar a qualidade de vida. Atividade física regular é central para manter a funcionalidade e habilidades motoras.
Uma combinação de exercícios aeróbicos e de resistência é recomendada. Terapias específicas, como terapia de fala, melhoram qualidade de vida e tem potencial para reduzir velocidade de progressão da doença. Quanto à alimentação, além dos cuidados com a levodopa (ingerir o medicamento longe das refeições), a dieta deve ser balanceada para minimizar o risco da sarcopenia e desnutrição, que são comuns na doença.
A alimentação pode ser um desafio em função dos sintomas motores, da redução do apetite e da neuropatia autonômica (redução do trânsito intestinal). Por fim, manejo com outros profissionais, como fisioterapeutas, psicólogos, nutricionista e fonoaudiólogo é necessário para melhores desfechos.
O implante de eletrodo intra-cerebral (
Deep brain stimulation
- DBS) no globo pálido ou nos núcleos subtalâmicos é considerado parte do tratamento de casos avançados de doença de Parkinson. A principal indicação é para pacientes com falha ao tratamento farmacológico, com sintomas limitantes, em especial flutuações motoras e discinesias. Trata-se de uma terapia selecionada que deve ser indicada em centros ou por profissionais com experiência.
Manejo de sintomas não motores
Como vimos na nossa postagem sobre o quadro clínico da doença de Parkinson, os sintomas não motores são comuns e podem até mesmo anteceder o diagnóstico da doença. Eles podem ser desconfortáveis e seu manejo também deve receber atenção do médico cuidando destes pacientes. Listamos abaixo uma sinopse do manejo de alguns destes sintomas:
- Constipação:aumento do consumo de fibras, água e aumento das atividades físicas são a primeira linha, mas é comum a necessidade de laxativos. Polietileno glicol é considerado o tratamento de primeira linha. Associação de outros laxativos pode ser necessária.
- Sonolência diurna:modafinila costuma ser associada ao tratamento, mas também deve-se estar revisar a dose da levodopa.
- Alteração do sono REM:usualmente se manifesta por aumento da agitação e movimentação durante o período de sonhos do sono. Melatonina é considerada uma opção segura e mais bem tolerada, mas clonazepam (iniciar titulação em dose baixa) também pode ser utilizado.
- Demência:recomenda-se o uso de inibidores da acetilcolinesterase (rivastigmina, especificamente) em quadros moderados. Atentar para eventual piora de sintomas motores.
- Psicose:o primeiro passo é revisar o tratamento dos sintomas motores e reduzir doses ou suspender anticolinérgicos, iMAO, amantadina, agonistas dopaminérgicos e inibidores da COMT, nesta sequência. Se essa abordagem não for suficiente ou se não for possível em função de piora dos sintomas motores, clozapina é o antipsicótico de escolha, por não causar piora dos sintomas motores.
- Hipotensão postural:o primeiro passo é ajuste dos antihipertensivo (redução de dose, em especial à noite) e medidas não farmacológicas, como levantar mais lentamente. Se possível. Revisar dose dos agonistas dopaminérgicos e dos anticolinérgicos também pode ajudar. Fludrocortisona é uma opção (atentar à hipocalemia) se os passos anteriores não forem efetivos para controle do desconforto associado ao sintoma.
- Depressão:uma das opções é dar preferência ao inibidores da MAO no tratamento dos sintomas motores, uma vez que podem ter efeito antidepressivo. Para o manejo farmacológico, inibidores seletivos da recaptação da serotonina e norepinefrina são considerados primeira opção. Lembrar de outras modalidades como psicoterapia e terapia cognitivo-comportamental.
- Incontinência urinária:além de medidas não farmacológicas (como ter horários para micção, reduzir líquido em horários que for sair de casa), solifenacina é a opção farmacológica. Atentar aos efeitos adversos de boca seca, constipação e até mesmo retenção urinária. Revisar causas mecânicas (hiperplasia de prostata, distopias genitais).
Prognóstico
A doença de Parkinson tem um curso bastante variável. No momento do diagnóstico, início dos sintomas por rigidez ou bradicinesia são indicadores de evolução para perda de funcionalidade e independência mais precoce; de forma inversa, pacientes com predominância de tremores na apresentação tem melhor prognóstico.
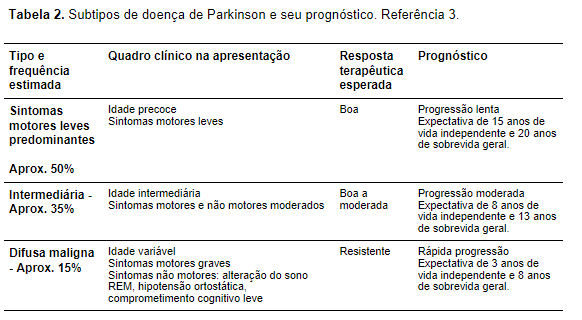
Uma proposta de classificação de subtipos é de a apresentada na
Tabela 2
. Observar que este é um assunto em discussão na literatura e não trata-se de uma divisão rígida, mas ela é útil para orientar e auxiliar pacientes no seu planejamento de vida.
Ainda quanto a evolução da doença, no início do quadro, mesmo que já haja comprometimento da secreção endógena de dopamina, ela está parcialmente preservada, o que minimiza as flutuação no nível do neurotransmissor. Assim, há menos períodos
off
e menos discinesia. Com a progressão da doença e maior comprometimento da produção endógena de dopamina, há maiores flutuações no nível sérico de dopamina e, assim, a janela terapêutica vai ficando mais estreita e os períodos
off
e de discinesia ficam mais frequentes.
Numa fase mais avançada, existem períodos graves e frequentes de
off
e de discinesia, além de comprometimento cognitivo, sonolência, halucinações, disartria, comprometimento da marcha e do equilíbrio, quedas frequentes e incapacidade para atividades básicas da vida diária. Dificuldades para deglutição e alimentação, perda de peso e pneumonia aspirativa são marcadores de maior risco de morte.
Apesar disso, deve-se atentar que as causas de morte nos pacientes com Parkinson não diferem significativamente daquelas da população em geral, ou seja, a maioria das pessoas com a doença vem a falecer antes da doença estar em estágio avançado. Assim, na maioria dos pacientes, não deve-se negligenciar cuidados gerais e medidas preventivas recomendados para idade e sexo.
Gostou desse conteúdo e quer seguir se atualizando? Conheça os soluções da Artmed para se aprofundar no assunto:
